Оглавление
- 1 Беременность и хронический пиелонефрит
- 2 Какие виды хронического пиелонефрита возможны при беременности?
- 3 Причины развития пиелонефрита во время беременности
- 4 Каких возбудителей нужно опасаться?
- 5 Симптомы пиелонефрита у беременных
- 6 Насколько опасен пиелонефрит для беременной женщины?
- 7 Какие нарушения могут возникнуть у плода?
- 8 Способы диагностики пиелонефрита на фоне беременности
- 9 Чем можно лечить хронический пиелонефрит при беременности?
- 10 Как избежать обострения пиелонефрита?
Беременность и хронический пиелонефрит

Пиелонефрит — воспаление почечных структур (лоханки, чашечек, части тубулярного аппарата) — бывает острым и хроническим. Острая форма чаще всего возникает у девочек, как осложнение детских инфекций, ангины. В связи, с неясными или скрытыми симптомами она может быть пропущена и незаметно перейти в хроническую.
Статистика указывает, что воспаление почек выявляется у каждой десятой беременной женщины (согласно другим авторам — у 5%). Применить наиболее оптимальное лечение без воздействия на плод — серьезная задача, требующая совместного решения акушеров-гинекологов, терапевтов, урологов.
Какие виды хронического пиелонефрита возможны при беременности?
Имеет значение выделение двух разновидностей хронического пиелонефрита:
- первично хронического — острое заболевание протекало латентно, очень быстро, практически сразу выявляются признаки хронического воспаления;
- вторичного — у женщины имелась предшествующая патология почек (мочекаменная болезнь, врожденные аномалии, циститы и уретриты) задолго до беременности, большое значение придается наличию хронического аднексита, энтероколита.
При первичном процессе симптомы проявляются сразу после инфицирования почечной ткани, а вторичное воспаление длится годами, может протекать мало незаметно. Инфекция поступает и пополняется из соседних органов.
Если хронический пиелонефрит спровоцирован и выявлен на фоне ранней стадии беременности, то его называют гестационным. Считается, что он связан с перегрузкой больных почек. Характеризуется быстрым прогрессированием заболевания с развитием хронической почечной недостаточности.
Для выбора лечения еще важно установить наличие обструкции мочевыводящих путей (препятствий для оттока мочи).
- При необструктивном процессе заболевание протекает значительно легче, поскольку поток мочи смывает и выводит часть бактерий. Это служит одним из защитных механизмов.
- Обструктивный хронический пиелонефрит вызывает застой мочи, усиленное размножение микроорганизмов, заброс в выше расположенные участки с помощью механизма рефлюкса или обратного тока. Эту форму невозможно вылечить без нормализации оттока.
Воспаление может возникнуть только в одной почке или поразить сразу обе (односторонний и двухсторонний пиелонефрит).
Причины развития пиелонефрита во время беременности
Установлено, что хронический пиелонефрит чаще выявляется у ранее нерожавших женщин во время первой беременности. Это связывают с достаточно высоким тонусом мышц передней брюшной стенки. Они передают давление растущей матки с брюшного пресса на мочеточники и мочевой пузырь. Сдавление происходит более сильное, чем при последующих беременностях. Это способствует развитию механизма застоя мочи и увеличивает риск инфицирования.
Другие причины:
- гормональные изменения — рост уровня прогестерона к сроку в 3 месяца расслабляет мышцы мочевого пузыря и мочеточников, что приводит к искривлению, загибам, а далее — к застою мочи в почечных лоханках и нарушению кровообращения в тканях;
- плацента активно вырабатывает эстрогены, они способствуют размножению патогенной флоры;
- расширенные вены яичников также способствуют сдавлению рядом расположенных мочеточников, анатомически наиболее «удобные» для заражения условия создаются в правой почке, поэтому хронический пиелонефрит чаще регистрируется именно справа;
- увеличенная матка в случае многоплодной беременности, суженного таза или крупного плода вызывает наиболее выраженное сдавливание мочеточников, женщины с этими особенностями имеют большую вероятность инфицирования;
- сниженная двигательная активность — женщина, готовясь стать матерью, на ранних стадиях беременности часто страдает от токсикоза, затем становится тяжело носить увеличенный живот, растет собственный вес, проявляется варикозное расширение вен на ногах, поэтому привычный образ жизни сменяется слабостью, повышенной усталостью, тянет больше полежать.
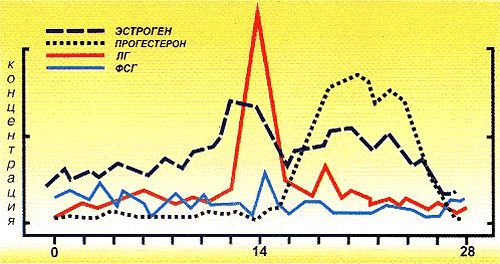
«Пиковый» уровень прогестерона у беременной регистрируется на 17–18-той неделе, а эстрогенов — на 13–14-той
Все вместе создает и поддерживает порочный круг способствуя проникновению инфекции и хронизации течения воспаления в почках.
Каких возбудителей нужно опасаться?
Заражение происходит микроорганизмами, поступившими из внешней среды (экзогенными) и собственными бактериями из хронических очагов при тонзиллите, гайморите, холецистите, колите, кариесе.
Пути заражения:
- гематогенный — микроорганизмы заносятся кровотоком, возможна активация старых недолеченных отдаленных очагов (например, при гайморите, хроническом отите);
- лимфогенный — инфекция, сохраняющаяся в лимфоузлах, поступает по лимфатическим сосудам в почки, она находится в соседних с мочевыводящими путями тканях (кишечник, половые органы).
При беременности заражение через нижние мочевыделительные пути (уретру, мочевой пузырь) происходит реже.
В моче беременных обнаруживают:
- кишечную палочку;
- стафилококки;
- энтерококки;
- синегнойную палочку;
- протей;
- клебсиеллу.
Значительно реже возбудителями пиелонефрита являются:
- дрожжеподобные грибы;
- хламидии;
- микоплазма;
- уреоплазма.
Важно то, что обычно выявляется не один патогенный микроорганизм, а сразу несколько.
Симптомы пиелонефрита у беременных
Признаки хронического пиелонефрита необструктивного вида выявить сложно. Они чаще маскируются общими жалобами беременных женщин на:
- повышенную утомляемость;
- слабость;
- чувство тяжести в пояснице;
- отечность на лице по утрам.
Интенсивных болей и высокой температуры не бывает. Возможно, выявление признаков почечной патологии при УЗИ.
Наличие обструкции значительно утяжеляет клинику хронического воспаления. Женщина отмечает:
- боли довольно интенсивного характера с одной стороны или с обеих в спине и пояснице, возможна иррадиация в пах;
- повышение температуры до 38 градусов и выше;
- учащенное мочеиспускание с резями, жжением.
Подобное состояние провоцируется любыми вариантами снижения иммунной защиты:
- перенесенным гриппом или ОРВИ;
- стрессом и волнениями;
- неправильным питанием.
Проявление болевого синдрома зависит от сроков беременности:
- в первом триместре — боли очень интенсивные, напоминают затянувшийся приступ почечной колики;
- после 20 недель — становятся умеренными и постепенно исчезают.
Если хронический пиелонефрит имеет давнее течение, то у беременной могут обнаружить повышенное артериальное давление. При этом диастолическое давление значительно больше превышает нормальный уровень. Гипертензия почечного происхождения отличается тяжелым течением, плохой реакцией на лекарственные препараты. У женщины наблюдается клиника гипертонических кризов:
- головные боли;
- тошнота и рвота;
- головокружение;
- сердцебиение;
- боли в области сердца.
Насколько опасен пиелонефрит для беременной женщины?
В первом триместре при обострении хронического пиелонефрита возникает достаточно сильная интоксикация. Она вместе с интенсивными болями может привести к выкидышу, поскольку резко возрастает тонус матки.
Ситуацию осложняет ограничения в применении лекарственных препаратов. Трудно подобрать эффективные и безопасные антибактериальные средства. Действие на беременную матку большинства антибиотиков вызывает необратимую патологию плода, повышение тонуса.
Осложнениями от хронического пиелонефрита считаются следующие неблагоприятные последствия:
- гестоз;
- самопроизвольный выкидыш на ранних сроках (до 22 недель) или преждевременные роды;
- недостаточность плаценты, гипоксия, отслойка и смерть плода — задержка мочи и острое расширение лоханочно-чашечного объема вызывает спазм капиллярной сети, сужение артерий, соответственно ухудшается питание плаценты;
- развитие анемии — характерно для второго триместра;
- многоводие;
- почечная гипертензия;
- ускоренное формирование почечной недостаточности на фоне сморщенной почки;
- инфекционно-токсический шок при массивном бактериальном размножении.
Какие нарушения могут возникнуть у плода?
Для ребенка хронический пиелонефрит матери не менее опасен.
Наиболее тяжелыми последствиями считаются:
- образование врожденных пороков и аномалий развития, которые вызывают кислородная недостаточность (гипоксия) и анемия матери;
- увеличивается риск внутриутробного инфицирования при поступлении бактерий с кровью;
- гибель на разных стадиях и сроках беременности.
К менее тяжелым, но весьма значимым относят резко сниженный иммунитет малыша. Это мешает ему после рождения приспособиться к самостоятельной жизни, постоянно угрожает встречными инфекциями, затрудняет рост и развитие.
Способы диагностики пиелонефрита на фоне беременности
После выяснения жалоб врач проводит обязательный осмотр беременной. На ранних сроках у худощавых женщин можно пропальпировать край почек. Болезненность при пальпации и положительный симптом Пастернацкого (постукивание по пояснице) позволяют заподозрить пиелонефрит.
При беременности все женщины обязательно регулярно сдают анализы крови и мочи. К признакам хронического пиелонефрита относятся:
- ускорение СОЭ в крови и лейкоцитоз;
- в моче — значительное количество лейкоцитов, образование активных клеток, белок, повышенное содержание бактерий.
При выявлении бактериурии направляют на бактериологический анализ мочи с выяснением чувствительности к антимикробным препаратам. Это помогает подобрать лечение.
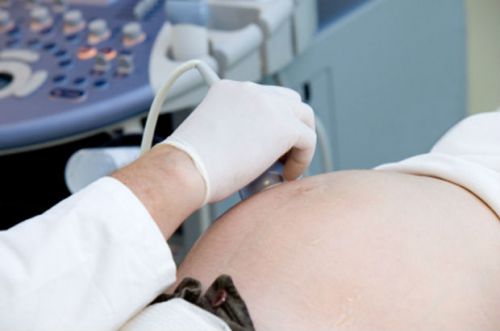
С помощью ультразвукового исследования устанавливают нарушенные размеры почек и их структур, камнеобразование в мочевыделительных путях
Рентгеновское исследование с контрастированием или на фоне воздушного пузыря у беременных не применяется в связи с повышенным облучением зоны матки. Но после родов женщине необходимо закончить обследование, чтобы иметь полное представление о причинах хронического поражения почек.
Чем можно лечить хронический пиелонефрит при беременности?
Сложность лечения при беременности обусловлена повышенной токсичность лекарственных препаратов для будущего ребенка. Поэтому максимально возрастают требования к немедикаментозным способам влияния на воспаление.
На период обострения женщина госпитализируется в отделение патологии беременности при перинатальном центре. Ей назначаются:
- постельный режим для максимального щажения почек при симптомах интоксикации;
- спать рекомендуется на здоровом боку;
- лечебную гимнастику в период стихания основного процесса и при удовлетворительном самочувствии;
- диета с обязательным добавлением свежих овощей и фруктов, молочных продуктов;
- для питья ягодные морсы, компоты из сухофруктов, свежие соки из клюквы, брусники, смородины, облепихи, крыжовника, минеральные воды.

При пиелонефрите показано выполнение упражнений в коленно-локтевом положении
В случае легкого течения бывает достаточно приведенных мер. Но при выраженном болевом синдроме, высокой температуре и других признаках интоксикации назначаются препараты с антибактериальным действием. Преимуществом пользуются антибиотики широкого спектра, способные уничтожить разные виды микроорганизмов. Курс лечения зависит от результативности. Для беременных стараются ограничиваться семидневным использованием антибиотика в инъекциях.
Для снятия болей применяются спазмолитические средства.
Одновременно назначаются витамины. Считаются полезными препараты-пробиотики, восстанавливающие нормальную кишечную флору (Бифидумбактерин, Аципол).
Для усиления промывающего действия назначают растительные диуретики (Канефрон, Бруснивер). Рекомендуют некоторые травяные отвары из советов народных целителей. Растения не должны повышать тонус матки. Их лучше использовать в стадию ремиссии, для профилактики обострения.
В состав почечного чая можно включить после разрешения врача:
- аир болотный;
- толокнянку;
- семена льна;
- березовые почки;
- корень солодки.
При выраженной интоксикации жидкость дополнительно вводят внутривенно капельно.
Если течение хронического пиелонефрита осложняется нагноительными процессами в почках, гипертензией с сердечной недостаточностью, то приходится думать о сохранении жизни матери. На любом сроке беременности проводят операцию по удалению почки под общим наркозом.
Как избежать обострения пиелонефрита?
Профилактикой пиелонефрита следует заниматься как до, так и во время беременности. Зная о своем заболевании, женщина перед зачатием должна пройти полную проверку, при необходимости получить антибактериальную терапию в достаточном объеме.
Всем беременным можно порекомендовать:
- максимально поддерживать двигательный режим (утренняя гимнастика, ходьба на прогулках, плавание);
- питание должно быть полноценным, содержать обязательно фрукты, овощи, белок мяса и рыбы;
- питьевой режим в объеме двух литров в день поможет промыть мочевыводящую систему;
- тепло одеваться в промозглую погоду;
- не допускать задержки опорожнения мочевого пузыря, регулярно ходить в туалет каждые 3–4 часа;
- не заниматься самолечением, своевременно обращаться к своему акушеру-гинекологу, сдавать анализы и правдиво рассказывать о беспокоящих нарушениях.
Уверенность некоторых будущих мам в своем здоровье можно только приветствовать, если она подтверждается анализами. Наблюдение в женской консультации и периодическая госпитализация помогает избежать сложных ситуаций в родах, защитить ребенка.

 Симптомы пиелонефрита у женщин при беременности
Симптомы пиелонефрита у женщин при беременности