Оглавление
- 1 Болезнь Аддисона и ее симптомы
- 2 Классификация
- 3 Как работает корковый слой надпочечников в норме и при патологии?
- 4 Роль глюкокортикоидов
- 5 Минералокортикоиды, роль в механизме развития
- 6 Возможные причины и механизм развития нарушений
- 7 От чего зависит развитие ятрогенной формы?
- 8 Симптомы
- 9 Как возникает аддисонический криз?
- 10 Диагностика
- 11 Лечение
Болезнь Аддисона и ее симптомы
Британский терапевт Томас Аддисон в 1855 году впервые описал клинические проявления заболевания, вызванного поражением коры надпочечников. Оно получило название болезни Аддисона. Согласно современным данным, это эндокринная патология, вызванная потерей надпочечниками способности синтезировать необходимое количество гормонов. Главную роль играет недостаток кортизола.
Распространенность зарегистрированных случаев около 1 на 100 тыс. населения. Но врачи не считают эти цифры достоверными, поскольку пациенты с умеренными симптомами возможно не обращаются за медицинской помощью, да и уровень выявления в разных странах мира слишком отличается по своим возможностям.
Так, в Дании, США выявлено 4–6 случаев на 100000 населения, в Великобритании – 3,9. Одни ученые утверждают, что болезнь Аддисона чаще всего развивается у женщин в возрасте 30–50 лет. Другие настаивают на отсутствии связи с возрастом, полом и расовой принадлежностью. Общее мнение: женщины болеют значительно тяжелее, чем мужчины.
Не следует путать патологию с известной анемией Аддисона-Бирмера. Томас Аддисон описал ее на 6 лет раньше и считал одним из проявлений хронической недостаточности надпочечников. Болезнь кроветворения по своему характеру может входить в состав признаков гипокортицизма или развиваться как самостоятельное заболевание.
Классификация
Функционирование периферических эндокринных желез обязательно связано с органом, где они расположены, и «приказами» гипоталамо-гипофизарной системы. По этому принципу срыв работы коры надпочечников разделяют:
- на первичный – поражена кора надпочечников;
- вторичный – все начальные изменения происходят в гипофизе (передней доле) или гипоталамусе (область ствола мозга), а затем нарушают регуляцию выработки гормонов надпочечников.
Как работает корковый слой надпочечников в норме и при патологии?
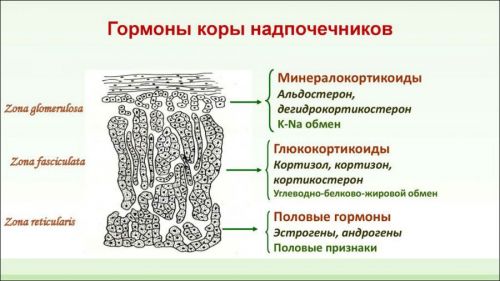
В корковом слое надпочечников образуются следующие разновидности гормонов:
- глюкокортикоиды (кортизол, кортизон, дезоксикортизол, кортикостерон и дегидрокортикостерон);
- минералкортикоиды (альдостерон);
- дегидроэпиандростерон (предшественник андрогенов).
Роль глюкокортикоидов
Из всех глюкокортикоидов максимально активным является кортизол. Действие на организм очень многогранное. Антистрессовый эффект при травмах, шоковом состоянии, массивной кровопотере обеспечивается за счет:
- приспособления артериального давления, сосудистой стенки, миокарда к стрессовым факторам;
- регуляции продуцирования эритроцитов костным мозгом.
Влияние на обмен веществ
Кортизол участвует:
- в биохимическом процессе синтеза в печени глюкозы из аминокислот, создает белковое «депо» в мышцах для поддержания энергетического баланса;
- блокирует распад сахаров;
- пополняет запасы гликогена (для извлечения энергии) в мышцах и печени;
- накапливает жиры;
- поддерживает альдостерон в задержке натрия и воды.
Противовоспалительная защита
Обеспечивается за счет:
- блокирования ферментов и аутоантител, участвующих в воспалительной реакции;
- снижения проницаемости капилляров;
- уменьшения окислительных процессов;
- нарушения разрастания рубцов;
- угнетения клеток, создающих условия для аллергии;
- снижения восприимчивости тканей к гистамину и серотонину, при повышении адреналиновой чувствительности.
Кроме того, глюкокортикоиды:
- способствуют повышению секреции кислоты и пепсина железами слизистой желудка;
- влияют на работу головного мозга (обработка информации, оценка вкуса, запаха).
Наиболее значима при недостаточности коры надпочечников потеря организмом способности «добывать» и пополнять энергетический баланс. У пациентов появляется сильная слабость. Симптом часто приводит к поздней постановке диагноза, поскольку люди связывают его с возрастом и не считают важным.
При недостатке глюкокортикоидов в организме развивается:
- изменение чувствительности клеток к инсулину с последующим нарушением всех видов метаболизма;
- гипогликемия и падение энергетических запасов гликогена в печени;
- снижается иммунитет к инфекционным возбудителям;
- любые виды стрессовых реакций протекают бурно;
- из-за слабости миокарда падает сердечный выброс, возможно развитие сердечной недостаточности;
- рост синтеза АКТГ повышает уровень β-липотропина в крови, это вещество имеет меланоцитостимулирующий эффект, свойство проявляется образованием такого признака, как кожные пигментации (отсюда другое название патологии – бронзовая болезнь).
Минералокортикоиды, роль в механизме развития
Альдостерон является активатором синтеза белка-переносчика молекул натрия. Под влиянием гормона он подвергается реабсорбции в канальцах почек и задерживается в крови. За натрием всегда следует вода. Одновременно в мочу выводится калий. Этот механизм поддерживает и повышает артериальное давление при возникновении шока, чрезвычайно важен при кровотечении, потере жидкости с потом, обильной рвотой и поносом.
Синтез альдостерона стимулируют:
- ренин-ангиотензиновая система почек;
- адренокортикотропный гормон гипофиза;
- ионы натрия и калия, при скоплении в эпителии канальцев.
В патогенезе кортикальной недостаточности при болезни Аддисона важна вызванная гипотензия. Дефицит минералокортикоидов способствует повышенному выводу натрия и воды, задержке калия. Выраженное нарушение баланса электролитов приводит организм к состоянию дегидратации (обезвоживания). Снижается объем циркулирующей крови, падает артериальное давление.
Андрогеновый дефицит приводит к нарушенному синтезу половых гормонов. Это особенно важно при развитии заболевания в юношеском периоде. У взрослых мужчин и женщин нарушается продуктивная функция.
Возможные причины и механизм развития нарушений
Для первичной недостаточности причинами могут быть:
- аутоиммунное воздействие (идиопатическая атрофия коры надпочечников), исследователи из США считают, что сюда входит до 70% случаев заболевания, появились сообщения о значении СПИДа;
- туберкулезное воспаление, сифилис;
- амилоидоз;
- недоразвитие железистого аппарата (гипоплазия);
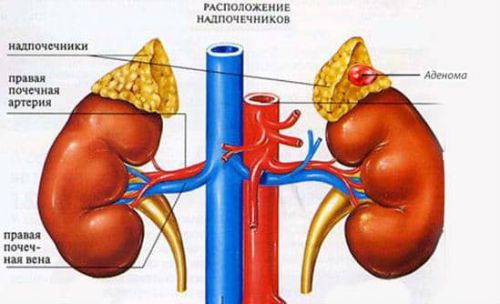
- опухоль надпочечника или метастазы в него;
- разрушение железистой ткани ядовитыми веществами;
- генетические нарушения в процессе синтеза гормонально активных веществ;
- снижение чувствительности ткани надпочечников к «приказам» из высших центров, передающихся адренокортикотропным гормоном гипофиза (АКТГ).
При вторичной недостаточности надпочечников (ее называют гипоталамо-гипофизарной) главным фактором патогенеза является поражение передней доли гипофиза с недостатком адренокортикотропного гормона. Его концентрации в крови не хватает для стимуляции железистых клеток надпочечников.
Причины возникают из-за:
- локальной опухоли в области ствола мозга или гипофиза;
- последствий ишемической атаки, инсульта;
- длительных стрессовых ситуаций;
- травмы головы;
- лучевой терапии мозга при некоторых болезнях;
- родовых травм у детей первых дней жизни;
- гормональных изменений у женщин при беременности, в период климакса.
Болезнь Аддисона в таких случаях часто сочетается со снижением функции щитовидной железы, сахарным диабетом, синдромом полигландулярной недостаточности (всех эндокринных желез).
От чего зависит развитие ятрогенной формы?
Врачи вынуждены выделить ятрогенную форму заболевания, зависящую от примененного лечения. Современная терапия многих системных заболеваний не обходится без кортикостероидов. Их назначают, например, больным с псориазом, красной волчанкой, астмой, неспецифическим язвенным колитом, аутоиммунным тиреоидитом и другими патологиями внутренних органов.
Пациентам приходится принимать препараты длительными курсами по жизненным показаниям. При этом атрофируются собственные железистые клетки надпочечников, разрывается связь с гипоталамо-гипофизарной системой регуляции. Если прекратить прием препаратов, развивается «синдром отмены» с выраженной недостаточностью. Снижение дозировки необходимо проводить поэтапно.
Симптомы
Симптомы болезни Аддисона развиваются постепенно, длительно остаются незамеченными до тех пор, пока у человека не возникнет резкой потребности в повышенной продукции гормонов для борьбы со стрессом, тяжелой инфекцией. Здесь становится ясно, что организм не в силах организовать борьбу с поражающими факторами и компенсировать потери.
Появляются следующие признаки нарушенного гормонального баланса:
- нарастающая усталость, постепенно усугубляющаяся с течением времени;
- слабость в мышцах;
- дрожь в руках, тремор головы;
- возможны судороги в конечностях (часто связывают с приемом в пищу молочных продуктов);
- отсутствие аппетита, нарушенное глотание, снижение веса;
- постоянное желание соленого и жажда;
- частая тошнота, понос, рвота, временами боли в животе;
- гипотензия носит ортостатический характер (давление падает в положении стоя), иногда сопровождается обмороками;
- участки гиперпигментации кожи возникают в открытых местах, на лице, руках, шее, губы, соски становятся синюшно-черными;
- у пациента замечаются отклонения в психике: раздражительность, тревожность, вспыльчивость, сменяющаяся депрессией;
- женщины и девушки отмечают нерегулярность или прекращение менструаций;
- для мужчин типично возникновение импотенции;
- избыток калия в крови способствует таким проявлениям, как парестезии и параличи.
Как возникает аддисонический криз?
На фоне постепенного течения заболевания у пациента может развиться клиника острой недостаточности надпочечников. Патология получила название аддисонического криза. Причиной является:
- длительное отсутствие лечения;
- недостаточная дозировка препаратов;
- встреча больного с тяжелой стрессовой ситуацией;
- необходимость оперативного вмешательства;
- шок;
- травма;
- инфекционное заболевание.
Аналогичное состояние развивается при «синдроме отмены» препаратов-глюкокортикоидов у пациентов со здоровыми надпочечниками в связи с функциональными нарушениями в секретирующих клетках.
Состояние больного расценивается как тяжелое:
- появляются внезапные сильные боли в животе, пояснице или в ногах;
- беспрерывная рвота, понос;
- развивается шок;
- артериальное давление резко снижено;
- сознание спутано;
- возможен острый психоз;
- регистрируется выраженная тахикардия, аритмии;
- выделяется значительное количество мочи;
- имеются признаки дегидратации (сухость кожи, слизистых);
- возможна лихорадка.
Криз длится от нескольких часов до трех суток. Лечение болезни Аддисона при кризовом течении требует немедленной профессиональной помощи: введения жидкости, нормализации электролитного состава, компенсаторной дозировки гормонов.
На языке больного и на зубах виден коричневый налет в связи с присоединением гемолиза эритроцитов, дефицита железа
Диагностика
Диагностика болезни Аддисона строится на сочетании клинических и лабораторных данных. Начальные проявления в виде повышенной усталости, слабости часто принимаются за неврастению. Но дальнейшие изменения позволяют предположить нарастающую надпочечниковую недостаточность.
Некоторые авторы рекомендуют выделять в заболевании синдромы:
- астенизации;
- нервно-психических изменений;
- гастроэнтерологических нарушений;
- склонности к онкологии;
- сердечно-сосудистых признаков;
- меланодермических проявлений;
- анемии.
Классическими лабораторными данными являются электролитные сдвиги:
- гипонатриемия;
- гиперкалиемия;
- гиперкальциемия;
- гиперфосфатемия.
Особенно если они выявлены на фоне сниженного гематокрита, глюкозы и высокого уровня мочевины в крови. Возможно повышение числа эозинофилов, нормо- и гиперхромная анемия. Специальные исследования на гормоны заключаются в определении уровня кортизола и АКТГ в плазме, их соотношения:
- если уровень кортизола низкий, а АКТГ повышен, можно предположить первичный характер надпочечниковой недостаточности;
- при одновременно низком уровне АКТГ и кортизола состояние расценивают как вторичную недостаточность.
При экстренной потребности в оперативном лечении дозировка вводимого Гидрокортизона определяется теоретическим путем. В условиях плановой подготовки пациента к операции при возникновении подозрения на болезнь Аддисона, но нормальных показателях гормонов проводят провокационную пробу. Ее значение: ввести пациенту АКТГ и проверить содержание кортизола. Если реакции не последует, диагностируется первичная надпочечниковая недостаточность.
Для диагностики вторичной недостаточности проводятся одновременно тесты:
- на воздействие АКТГ-стимуляции – после внутримышечного введение пролонгированного препарата с АКТГ в течении суток с перерывами исследуют кровь на кортизол, его уровень повышается после первого часа;
- инсулинорезистентность;
- влияние глюкагона.
Альдостеронизмом называют изменения, вызванные повышением продукции альдостерона. Заболевание бывает первичным и вторичным.
Синдром Конна (первичный альдостеронизм) связан с гиперпродукцией опухоли надпочечников. Для его симптомов характерны:
- мышечная слабость;
- гипертензия;
- приступы судорог;
- полиурия;
- отсутствие отеков;
- в анализе крови – гипокалиемия;
- в моче – повышение выделения альдостерона.
Синдром Иценко-Кушинга патогенетически связан с повышенной продукцией глюкокортикоидов. Возникает под воздействием опухоли, синтезирующей АКТГ (гипофиза, легких, надпочечников) или у людей, длительно леченных гормонами по поводу аутоиммунных заболеваний.
Лечение
Лечение болезни Аддисона требует применения заместительной терапии гормонами.
При первичной недостаточности:
- для компенсации потери кортизола назначают Гидрокортизон;
- при снижении альдостерона – Флудрокортизон (Кортинефф, Флоринеф), возможно придется перейти на бессолевую диету или сократить прием.
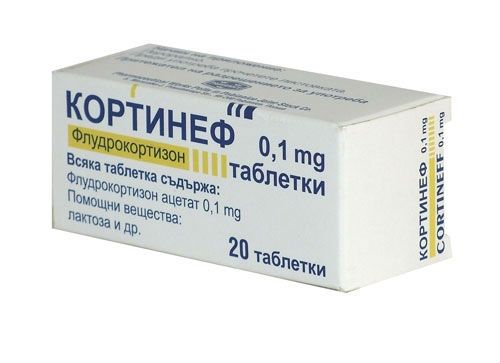
Кортинефф оказывает в 100 раз более сильное минералокортикоидное, в 10 раз превышает противовоспалительное действие Гидрокортизона (не все фармпредприятия сохраняют вторую букву «Ф»)
При вторичной недостаточности надпочечников пациентам не нужна замена минералкортикостероидов. Эти вещества продолжают нормально синтезироваться. Все дозировки препаратов подбираются индивидуально.
Об адекватной терапии говорят достаточное получение жидкости и прекращение ортостатической гипотензии. Некоторым пациентам приходится применять средства для снижения артериального давления, поскольку Флудрокортизон у них вызывает гипертензию.
Сложности обусловлены одновременными сопутствующими заболеваниями. Если наблюдается активация инфекции, дозировка Гидрокортизона удваивается. Важно при сопутствующем сахарном диабете пересмотреть при необходимости дозировку Инсулина. При наличии выраженной тошноты, рвоты назначать препараты в таблетках не имеет смысла. Применяют только инъекции.
Пациентов с хронической недостаточностью надпочечников обучают самопомощи при неожиданных проявлениях. Им рекомендуется всегда иметь при себе особый браслет или карточку, чтобы незнакомые люди знали, какой препарат вводить в случае бессознательного состояния.
В картине аддисонического криза жизни пациента угрожает падение артериального давления, аритмии, вызванные повышением калия в крови, гипогликемия. Поэтому в экстренном порядке внутривенно вводятся:
- Гидрокортизон;
- физиологический раствор (0,9% хлористый натрий);
- Декстроза (вместо сахара).
Обычно наступает улучшение состояния. Затем переходят на таблетированные формы препаратов Гидрокортизона, при необходимости Флудрокортизон. Выздоровление больного также зависит от терапии причины, спровоцировавшей криз. Если виновником оказался стресс, то жидкости переливают значительно меньше.
- При высокой температуре на фоне обезвоживания очень осторожно применяются препараты группы Аспирина.
- Для воздействия на нервную систему потребуются антипсихотические средства. Преимуществом пользуются препараты с недлительным эффектом.
- Симптоматические средства следует координировать с уровнем электролитов в плазме, реакцией артериального давления.
- Показаны витамины С и В1. Можно применять народные средства для укрепления иммунитета, поскольку чаще всего надпочечники страдают от аутоиммунных реакций.
Больным рекомендуется беречься от любых инфекций, чаще проверяться на предмет заражения туберкулезом. Болезнь Аддисона при компенсированной поддержке лекарственными препаратами не снижает срок активной жизни. Наличие любых симптомов нуждается в полноценной диагностике.


 Симптомы и лечение заболеваний надпочечников
Симптомы и лечение заболеваний надпочечников