Оглавление
Что такое уремия
Термин «уремия» предложен в 1840 году врачами-исследователями П. Пиорри и Д. Леритье. Дословно в переводе с латыни он означает «мочекровие». Действительно, клинический синдром связан с переходом компонентов мочи в кровь.
Патогенетические механизмы процесса вызывают такие нарушения, что эту патологию называют самоотравлением организма. Клинические проявления подтверждаются признаками накопления продуктов распада, которые приобретают в высоких концентрациях токсические свойства.
Симптомы уремии возникают в крайней стадии почечной недостаточности. Также обозначается отдельный синдром заболеваний с тяжелыми расстройствами белкового и электролитного обмена, накоплением азотистых веществ (азотемией), нарушением кислотно-щелочного баланса и гормональной регуляции. Азотемическая уремия в любом случае сопровождается дистрофическими изменениями в органах человека и нарушением их работы.
Причины
Главная причина уремии – острая или хроническая почечная недостаточность. Поражает людей разного пола, стариков и детей. Может быть вызвана тремя группами факторов.
Экстраренальные:
- разные виды шока – особенно сочетание болевого травматического действия и кровопотери;
- тяжелые инфекционные заболевания;
- гипертензия;
- уремию новорожденных вызывает развитие внутриутробной гипоксии у плода;
- состояние дегидратации (потери жидкости с длительным поносом, обильным потовыделением, при массивной ожоговой поверхности);
- сердечная недостаточность.
Патогенез острой уремии и морфологические нарушения структуры почечной паренхимы чаще всего связаны:
- с нарушением общего кровотока;
- активированием фибринолиза;
- массивным разрушением эритроцитов;
- расплавлением участков некроза в мышечной ткани;
- чрезмерной реакцией фагоцитоза с уничтожением собственных клеток;
- нарушением гормональной регуляции водноэлектролитного и кислотно-щелочного баланса.
К ренальным относятся:
- злокачественные опухоли почки;
- воспалительные заболевания (пиелонефрит, гломерулонефрит, туберкулез почки);
- мочекаменная болезнь с камнеобразованием в чашечно-лоханочной системе;
- тромбоз или механическое сдавление почечной артерии и вены;
- поликистоз и гидронефроз;
- сахарный диабет.

При отравлении нефротоксическими веществами, у детей преобладают продукты питания, у взрослых – спиртосодержащие жидкости, лекарства, ядовитые химикаты
Среди постренальных причин следует отметить:
- почечнокаменную болезнь;
- аденому предстательной железы у мужчин;
- пороки мочевыводящих путей у детей в раннем возрасте;
- перенесенную многоплодную беременность у женщин, затрудняющую отток мочи давлением на мочевой пузырь.
Какие токсичные вещества накапливаются в крови при уремии?
Главным виновником уремического состояния являются продукты метаболизма белков. Большинство из них токсичны в повышенных дозах. К ним относятся:
- мочевина;
- цианат;
- креатинин;
- аммиак;
- гуанидины;
- β2-микроглобулин;
- мочевая кислота;
- β2-глюкопротеин;
- пептиды со средним размером молекул;
- аминокислоты;
- алифатические и ароматические амины;
- производные пиридина;
- фенолы;
- полиамиды;
- индол;
- маннитол;
- ацетон;
- циклический аденозинмонофосфат;
- липохромы;
- глюкуроновая и щавелевая кислоты;
- ферменты.
Что показывает изучение пораженных органов при уремии?
Выраженность патологических изменений в органах и тканях отражает тяжесть и длительность уремии. Полную морфологическую картину поражения органов изучают по результатам патанатомических вскрытий умерших пациентов.

Среди летальных исходов заболеваний в стационаре общего профиля уремия обнаруживается в 3,4% случаев
Основными заболеваниями, которые осложнились этой патологией оказались:
- пиелонефрит с явлениями хронической почечной недостаточности (30%);
- туберкулез почек (26,5%);
- опухоли почечной ткани (11%);
- гидронефроз (9%);
- амилоидоз (9%);
- подострый гломерулонефрит и поликистоз почек (по 5,5%);
- сахарный диабет (3,5%).
Изучение анатомических изменений, вызвавших нарушение функциональных свойств органов и систем, проводится по записям о клинических проявлениях в истории болезни, данным дополнительного обследования.
Сердечно-сосудистая система
На функции сердца и сосудов оказывают влияние при уремии такие факторы, как:
- изменения в ренин-ангиотензивной системе;
- недостаток простагландинов;
- рост объема внеклеточной жидкости;
- значительные колебания в выделении натрия;
- гиперкалиемия.
Наиболее частыми признаками поражения являются:
- почечная гипертензия (наблюдалась почти у 80% больных);
- уремический миокардит (18%) на фоне тяжелых дистрофических изменений и некроза кардиомиоцитов;
- фибринозный перикардит (11%).
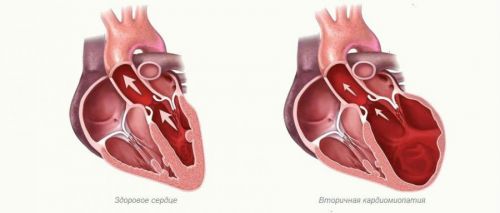
Вторичная кардиомиопатия обнаруживается у 71% погибших от уремии больных, она обусловлена гипертензией, ацидозом, электролитными нарушениями и поражением коронарных артерий
В миокарде при гистологическом исследовании обнаружили нарушение формы мышечных волокон, интерстициальный отек, появление белковых гранул, набухание стенок венечных сосудов.
Органы дыхания
Поражение начинается на ранней стадии уремии. Сначала они обратимы и не влияют на функциональное состояние легких. Дальнейшее прогрессирование запускает патологические механизмы почечной недостаточности, приводящие к образованию необратимых фиброзных изменений.
Наиболее частые морфологические изменения:
- уремический трахеит и трахеобронхит (в 78% случаев);
- геморрагическая и фибринозно-геморрагическая пневмония (40%).
Органы пищеварения
Повышенное содержание мочевины и других азотистых компонентов в плазме приводит к их выделению через слизистую оболочку рта, желудка и кишечника, слюнные железы. У пациентов наблюдались:
- острый эрозивно-язвенный гастрит (в половине случаев);
- фибринозный эзофагит (19%);
- катаральный стоматит (5,5%), афтозный (4,5%);
- острые язвы желудка, приводящие к смертельному кровотечению;
- уремический паротит.
Со стороны печени формируется токсический гепатит у 95% больных. На гистологии – мелко- и крупнокапельная жировая дистрофия гепатоцитов, воспалительная инфильтрация, некроз клеток, у 28% пациентов развился фиброз.
Клиницисты обращают внимание на рост вероятности заражения вирусным гепатитом среди пациентов, которым в терапии применяют гемодиализ. Патологоанатомы подтверждают такое совпадение по вирусному гепатиту в 2,1% случаев.
Костно-суставная система
Поражение костей, особенно суставных поверхностей вызвано значительным снижением скорости фильтрации в клубочках, нарастанием в крови солей фосфатов. Они способствуют уменьшению концентрации кальция в анализе крови.
Последующая цепная реакция, начиная с гипокальциемии, стимулирует повышение выработки паратиреоидного гормона и развитие вторичной гиперфункции паратиреоидных желез. В результате увеличивается «вымывание» кальция из костной ткани. Плотность костей снижается.
Диагностируются разные формы остеодистрофии:
- фиброзный остеит;
- остеомаляция;
- остеосклероз;
- остеопороз.
Клиницисты отмечают:
- жалобы пациентов на боли в костях, мышцах;
- частые переломы (в 5,5% случаев – ребер) без значительного физического воздействия;
- артриты;
- деформацию скелета со сдавлением позвонков;
- некроз головки бедренной кости;
- у детей с уремией задерживается рост.
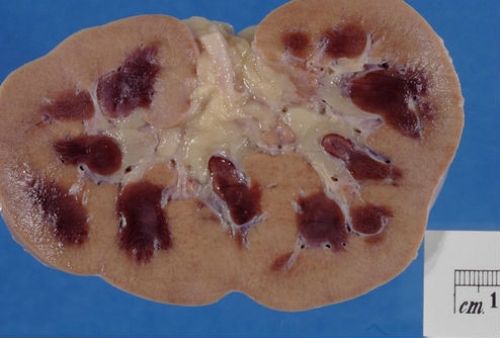
Морфологические изменения в почках
Выявленные изменения определяются зависимостью от причины и вида почечной недостаточности. При острой почечной недостаточности нарушения чаще связаны с синдромом «шоковой почки» или имеют особенности в зависимости от токсических свойств ядовитого вещества.
Шоковая почка
По внешнему виду отличается бледным корковым слоем с полнокровием юкстамедуллярной зоны. Гистологически выявляют очаги пораженного эпителия канальцев с дистрофией клеток. Реже наблюдается некроз.
Если шок вызван гемолизом или массивным разрушением мышечной ткани при синдроме длительного сдавления, то в почках находят нефрозоподобные изменения, тромбоз капилляров клубочков. Аналогичную картину обнаруживают при:
- бактериальном шоке и сепсисе;
- синдроме диссеминированного внутрисосудистого свертывания;
- эмболии околоплодными водами, осложняющей беременность.
Для затяжного процесса почечной недостаточности типично истончение коркового вещества. Патология беременности сопровождается кровоизлияниями и некрозом в корковом слое надпочечников.
Токсическая почка
Изменения определяются свойствами нефротоксических веществ. Под действием ядов, блокирующих сульфгидрильные группы (пример, соли тяжелых металлов), возникает коагуляционный некроз эпителия канальцев. К концу первой недели наступает отторжение некротических масс с начинающейся регенерацией клеток.
При отравлении этиленгликолем образуется симметричный некроз коркового слоя, сочетающийся с нефрозом. Почка увеличивается в размерах. Гистологически обнаруживаются:
- тромбы в капиллярах клубочков;
- дистрофия эпителия канальцев в проксимальных и дистальных отделах нефронов;
- кристаллы оксалатов внутри клеток и в просвете канальцев.
Для отравления дихлорэтаном характерна жировая дистрофия клеток эпителия проксимальных и дистальных почечных канальцев. Такие ядовитые вещества, как хлороформ и четыреххлористый углерод вызывают дистрофию клеток извитых почечных канальцев.
Гемолитические яды (уксусная кислота, мышьяк, медный купорос, амино- и нитросоединения) способствуют развитию острого гемоглобинурийного нефроза. На морфологические изменения влияет нарушение транспортировки гемоглобина по почечному клубочку. Визуально видна черно-бурая исчерченность почечных пирамидок на разрезе, что вызвано образованием пигментных цилиндров.
Гистологически обнаруживаются:
- поражение эпителиальных клеток проксимальных канальцев молекулами гемоглобина;
- разрыв канальцев в дистальных отделах;
- выход содержимого в окружающую ткань;
- воспалительная реакция вокруг канальцев с последующим перекрытием просвета.

Уксусная кислота широко применяется в пищевой промышленности для консервирования, врачам приходится сталкиваться с ее гемолитическими свойствами
Морфологические изменения при хронической почечной недостаточности сопровождаются характерными нарушениями, вызванными основным заболеванием. Уменьшается масса функционирующих нефронов, они постепенно атрофируются, паренхима почки заполняется нефункционирующей склерозированной тканью.
Симптоматика
Основные клинические и лабораторные признаки стадии уремии при острой и хронической почечной недостаточности одинаковы. Различается симптоматика на ранних этапах.
При острой почечной недостаточности течение делится на 4 периода:
- начальный;
- олигурии или анурии;
- восстановления диуреза;
- выздоровления.
Признаки уремии проявляются во втором периоде и продолжаются до двух недель:
- у пациента снижается диурез до 500 мл и менее;
- повышается уровень мочевины в крови;
- одновременно отмечается рост креатинина, мочевой кислоты концентрации солей (сульфатов, фосфатов);
- содержание калия выше нормы;
- снижается концентрация кальция, натрия, хлора;
- нарастает анемия (падает количество эритроцитов и гемоглобина).
Эти изменения нарушают водноэлектролитный баланс. Больные предъявляют жалобы:
- на слабость;
- отсутствие аппетита;
- головные боли;
- тошноту и рвоту;
- сонливость.
Неврологические нарушения при уремии:
- нистагм глаз;
- снижение рефлексов;
- ухудшение памяти;
- возбуждение сменяется апатией или коматозным состоянием;
- возможны судороги, параличи, эпилептические припадки.

Анизокория зрачков более известна, как признак очаговых изменений в головном мозге при травмах, опухолях, инсульте, но встречается при уремии
Острая почечная недостаточность при тяжелом течении осложняется:
- отеком легких,
- перикардитом,
- пиелонефритом,
- перитонитом,
- стенокардией,
- гипертоническими кризами.
После уремического периода наступает фаза полиурии, затем начинается восстановление. Полностью нормализуются почечное кровообращение, клубочковая фильтрация и функция реабсорбции. Клиника хронической почечной недостаточности развивается постепенно. Ухудшение состояния больного наступает медленно.
В течении выделяют две стадии: консервативную и терминальную. Но по классификации Н.А. Лопаткина при урологических болезнях, приводящих к уремическому состоянию, принято рассматривать 4 стадии. Стойкая уремия развивается в терминальной стадии. Хотя ранее возможно нарастание азотемии при напряженной работе, нарушении диеты, инфекционных болезнях.
Для конечной стадии характерно снижение скорости клубочковой фильтрации до 10 мл/мин и ниже. При этом консервативными способами провести коррекцию нарушений метаболизма невозможно. Описанные выше проявления острой недостаточности усугубляются симптомами множественного поражения органов и нервной системы. У пациентов появляются:
- приступы аритмии;
- жажда;
- расстройства вкуса и обоняния;
- язвы в полости рта;
- снижение зрения;
- кожный зуд;
- парестезии;
- сухость кожи и слизистых;
- выступающая на лице в виде пудры белая мочевина;
- петехиальные кровоизлияния;
- атрофия мышц;
- резкие нарушения в психическом статусе.
У половины пациентов развиваются разные формы перикардита вплоть до тампонады сердца. Признаками поражения желудка и кишечника являются постоянные боли в животе, понос с кровью.
Лечение
Лечение больных, страдающих почечной недостаточностью, проводится комплексно. Необходима:
- диета;
- терапия основного заболевания;
- дезинтоксикация при отравлениях;
- противошоковая терапия;
- коррекция нарушений баланса воды и электролитов;
- назначение симптоматических средств для снижения гипертензии, компенсации сердечной недостаточности, вывода шлаков из кишечника.
Для пациентов с хронической уремией повышается срок выживаемости на 22 года при регулярном очищении организма
Лечение уремии требует применения гемодиализа и включения пациента в очередность на трансплантацию почки. Для подготовки к пересадке органа больному могут комбинировать гемодиализ с плазмаферезом.
Прогноз
При уремии, вызванной острой почечной недостаточностью, удается спасти с помощью гемодиализа 65–95% больных.
Причинами летального исхода являются осложнения со стороны разных органов:
- аритмии;
- перикардит с тампонадой сердца;
- инфекционные болезни с воспалением легких;
- сепсис;
- кишечное кровотечение;
- уремическая кома.
В настоящее время уремия относится к состояниям, с которыми медицина может бороться лишь на ранних этапах. В дальнейшем остается надежда на трансплантацию почки или разработку новых способов очищения крови.

 Острый гемолитико-уремический синдром
Острый гемолитико-уремический синдром