Оглавление
- 1 Цистэктомия мочевого пузыря
- 2 Показания к операции
- 3 Какие противопоказания к операции считаются абсолютными и относительными?
- 4 Плановая подготовка к операции
- 5 Что учитывают при экстренном вмешательстве?
- 6 Ход операции удаления мочевого пузыря
- 7 Какие можно ожидать осложнения?
- 8 Способы формирования отведения мочи
- 9 Как протекает послеоперационный период?
- 10 Другие виды цистэктомии
- 11 За чем необходимо следить прооперированному человеку?
Цистэктомия мочевого пузыря
Цистэктомия мочевого пузыря – хирургический метод лечения злокачественного новообразования. Операция заключается в удалении большей части пузыря вместе с опухолью. Дальнейшее лечение может нуждаться в пластике мочеточников, наращивании их длины. Для создания искусственного мочеприемника выполняют подшивание мочеточников к передней брюшной стенке с выводом мочи на кожу.
В случаях необходимости радикальной цистэктомии с мочевым пузырем у мужчин удаляют:
- предстательную железу;
- паховые лимфоузлы;
- семенные пузырьки.
Одновременно резецируют верхнюю часть уретрального канала. У женщин удаляют:
- матку;
- придатки;
- переднюю стенку влагалища.
Этот объем позволяет задержать распространение локальных метастазов.
Показания к операции
Радикальную цистэктомию назначают:
- при прогрессирующем злокачественном росте опухоли мочевого пузыря, если безуспешны другие методы лечения, включая химиотерапию;
- опухолях, исходящих из соседних органов (предстательной железы у мужчин, из яичников, шейки матки и эндометрия у женщин, из прямой кишки) с прорастанием в мочевой пузырь;
- значительной деформации полости, резком уменьшении размеров из-за последствий тяжелого течения хронического цистита, травм, больших размеров доброкачественной опухоли;
- выраженном кровотечении;
- рецидивирующем росте рака после проведения экономной трансуретральной резекции (с помощью эндоскопической аппаратуры);
- множественных папилломах на слизистой внутри органа для предотвращения перерождения в злокачественную опухоль.
Какие противопоказания к операции считаются абсолютными и относительными?
Абсолютными противопоказаниями, делающими операцию невозможной, считаются:
- тяжелое состояние пациента в связи с раковой интоксикацией или сопутствующими заболеваниями (перенесенный инсульт, сердечная недостаточность, паралич с нарушением функций тазовых органов);
- выявление отдаленных метастазов в головном мозге, печени, легких;
- стрессовое недержание мочи;
- болезни крови со сниженной свертываемостью.
К относительным противопоказаниям относятся:
- состояние недостаточности внутреннего сфинктера шейки пузыря, если обследование устанавливает максимальный показатель запирательного давления менее 30 см вод. ст.;
- выявление у больного единичного метастаза в соседнем лимфатическом узле размером в диаметре 5 см и меньше;
- обнаружение нескольких аналогичных метастазов в региональной зоне лимфатических узлов;
- локализация опухоли в области мочепузырного треугольника.
Плановая подготовка к операции
Оперирующие урологи знают, что от подготовки пациента зависит послеоперационное течение, а нередко и успешность самой операции. Поэтому большое внимание уделяется трактовке анализов, заключений специалистов по поводу сопутствующей патологии.
За месяц предлагается отказаться от алкогольных напитков, крепкого кофе и чая, прекратить курение.
Некоторым больным требуется за 7 дней провести курс антибиотикотерапии или других противовоспалительных препаратов для уверенности в отсутствии патологической флоры в мочевых путях. Другим – наоборот, прекратить прием лекарств, например, с тромболитическим действием (Кардиаск, Кардиомагнил).
За 3 дня предлагается полужидкая диета, без продуктов, содержащих клетчатку. В последний предоперационный день разрешено только пить воду. Обычно предполагаемая схема операции известна лечащему врачу. Он должен подробно разъяснить все этапы пациенту. Только после этого подписывается согласие.
В случаях одновременно формирования ходов для выведения мочи по мочеточникам в кишечник, выделения части кишки для пластики пузыря, создания искусственных свищевых ходов особое внимание уделяется подготовке кишечника:
- три дня подряд делаются сифонные клизмы с целью максимального очищения;
- назначают настойку, угнетающую моторику кишечника.
Некоторые врачи с хорошими результатами применяют профилактический прием медикаментов с бифидо- и лактобактериями.
Вечером перед операцией медицинская сестра подготавливает «операционное поле»: проводит бритье волос в промежности, в зоне половых органов, над лобком. Ночью и утром не разрешается пить жидкость.
Поскольку хирургическое вмешательство нуждается в общем наркозе, пациента осматривает врач анестезиолог, который:
- выясняет показатель рабочего артериального давления;
- проверяет результаты ЭКГ;
- повторно расспрашивает о предшествующей реакции на медикаменты.
Что учитывают при экстренном вмешательстве?
Чаще всего опухоль мочевого пузыря выявляют у мужчин после 60 лет. Обследование и лечение проводят как можно интенсивно. Это необходимо для сохранения хирургического способа в качестве запасного варианта. Бывает, что на фоне терапии начинается массивное кровотечение. Поэтому, чтобы не доводить пациента до ослабления кровопотерей, принимают решение об операции по экстренным показаниям.
Провести полную подготовку нет времени. Больной питался обычными блюдами без соблюдения диеты. Для очищения желудка ему проводят промывание с помощью желудочного зонда. Клизму ставят в «мягком» варианте небольшим количеством жидкости, чтобы не усилить кровотечение.
В обязательном порядке пациенту снимают ЭКГ, проводится осмотр терапевта, проверяются:
- общий анализ крови и мочи;
- группа крови и резус-фактор;
- электролиты;
- печеночные тесты;
- показатели остаточного азота.
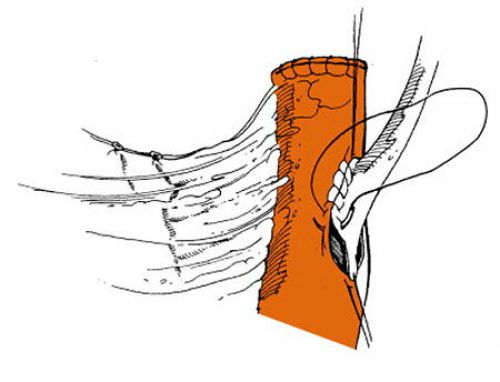
Ход операции удаления мочевого пузыря
Техника цистэктомии соблюдается последовательно:
- В мочевом пузыре устанавливается постоянный катетер.
- Над лобком проводится дугообразный или якоревидный разрезы кожи (в случае необходимости при якоревидном удается быстро перевязать внутренние подвздошные артерии для прекращения кровотечения).
- Отслаивается или удаляется прикрывающая часть брюшины, вскрывается полость пузыря и проводится его ревизия. Перевязываются сосуды.
- Выделяются задняя и боковые стенки. У пациентов мужчин высвобождают от соседних тканей заднюю поверхность семенных пузырьков и предстательную железу.
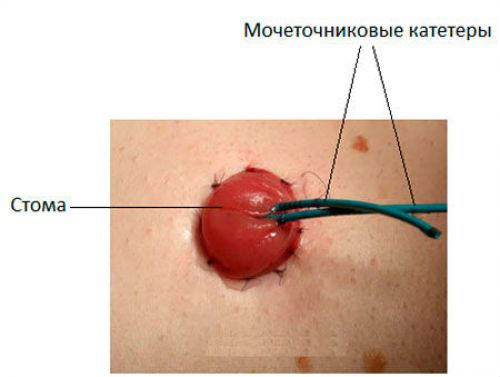
- Мочеточники перерезают на 2,5-3 см выше раковой опухоли и фиксируют специальными держалками. Вовнутрь мочеточниковых трубок вставляют специальные катетеры.
- Перевязывают семявыносящие протоки. Мочевой пузырь сдвигается вверх и назад, перевязывается.
- Пересекаются лобково-предстательные и лобково-пузырные мышцы и связки с двух сторон, удаляется участок уретры, лежащий ниже простаты.
- Вынимается мочевой пузырь.
В полости брюшины проводят остановку кровотечения путем перевязывания сосудов, дефект брюшины ушивается. Накладывают послойные швы на мышцы и кожу. Мочеточниковые катетеры выводят наружу. Оставляется дренаж (трубка) в брюшной полости и в тазу для послеоперационного наблюдения, введения антибиотиков.
Какие можно ожидать осложнения?
Наиболее опасными осложнениями цистэктомии считаются:
- кровотечение из сосудов таза;
- повреждение прямой кишки;
- инфекция в брюшной полости с развитием перитонита;
- непроходимость мочеточника с задержкой выведения мочи;
- развитие свищевых ходов;
- рецидив опухоли.
Кровотечение устраняется локальной перевязкой сосудов. При невозможности этой меры проводят перевязку ствола внутренней подвздошной артерии. Накладывают 2 лигатуры с расстоянием в 0,5 см между ними.
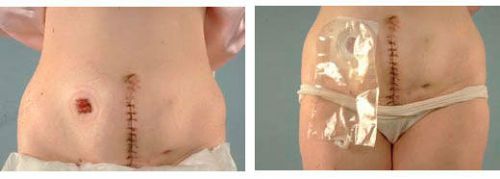
Способы формирования отведения мочи
Следующим этапом оперативного лечения является формирование путей выведения мочи. Для этого в каждом конкретном случае применяется одна из методик. Выбор операции зависит:
- от возраста больного;
- опыта хирурга;
- желания пациента;
- общего состояния после перенесенной радикальной цистэктомии;
- осложнений проведенной лучевой или химиотерапии;
- прогноза течения опухоли.
Наибольшим успехом в практике урологов отличаются две операции по отведению мочи:
- по Брикеру – наложение наружной уростомы или соединение ее с кишкой;
- по Штудеру – формирование искусственного мочевого пузыря.
Преимущества и недостатки методов видны из таблицы
| Вид операции | Суть | Плюсы | Минусы |
| по Брикеру | Мочеточники со вставленными стентами (чтобы не спадались) подшиваются к кишечнику с помощью участка тонкой кишки, другой конец выводится на кожу вблизи пупка и формируется стома. |
|
|
| по Штудеру | Из участка длиной 65 см подвздошной кишки на «сосудистой ножке» формируется мочеприемник. Через уретру в него вводится катетер. Мочеточники со стентами подшиваются к «новому» пузырю. Через 2 недели все катетеры, дренажи и стенты удаляют. |
|
|
Операция Штудера более современная и сохраняет качество жизни пациента, но она подходит не всем. Противопоказаниями служат:
- присоединение хронической почечной недостаточности;
- печеночная недостаточность, обусловленная циррозом или хроническим гепатитом;
- болезни кишечника, сопровождающиеся нарушением функции;
- частичное или полное удаление уретры с повреждением сфинктера;
- нарушение функции анального сфинктера;
- снижение интеллекта пожилого человека;
- перенесенный курс лучевой терапии;
- наличие и последствия неврологических заболеваний.
В этих случаях используется только метод Брикера.
Пластика искусственного мочевого пузыря не рекомендуется пожилым людям старше 70 лет в связи с возрастной слабостью сфинктеров, повышенной вероятностью постоянного недержания мочи. Женщинам при радикальной цистэктомии удаляется вся уретра. Это затрудняет создание искусственного резервуара.
Как протекает послеоперационный период?
После радикальной цистэктомии пациент находится в палате интенсивной терапии, затем переводится в урологическое отделение. Вставать и ходить разрешается со второго дня. Рекомендуют дыхательные упражнения для профилактики застойной пневмонии. При необходимости врач назначает антибиотики внутримышечно.
Три недели моча отводится по катетеру. Дренажную трубку удаляют через несколько дней, если в ней какие-либо выделения отсутствуют. Питательные вещества и жидкость пациент получает через внутривенные системы. Кишечник первые дни не работает. При восстановлении перистальтики (двигательной активности) пациенту разрешают питаться самостоятельно.
Обычная госпитализация требует 12 дней. Выписывается пациент с мочевым катетером. Его удаление проводят спустя 10 дней, для чего больной снова приходит в отделение.
Другие виды цистэктомии
В специализированных клиниках с высокотехнологичным оборудованием классический вариант цистэктомии заменяется на радикальную лапароскопическую операцию. Лапароскопическая радикальная цистэктомия – проводится под общим наркозом путем нескольких проколов брюшной полости. В них вводят лапароскоп с видеокамерой.
Специальные хирургические инструменты позволяют бережно перевязать сосуды, выделить, а затем вырезать мочевой пузырь. В полости таза оставляют дренажную трубку для контроля. Подготовка и послеоперационное ведение не отличаются от классического варианта. Для восстановления оттока мочи проводят по показаниям уже перечисленные вмешательства.
Нервосберегающая цистэктомия – отличается тщательным контролем за нервными окончаниями, отвечающими за связь спинного мозга с половыми органами и сексуальную функцию у мужчин. Чаще такому вмешательству подвергаются молодые люди без метастазирования опухоли. Операция предотвращает последующую импотенцию, сохраняет нервы пещеристых тел.
За чем необходимо следить прооперированному человеку?
Больному потребуется срок для привыкания к уходу за мочеприемником, заменой и опустошением резервуара.
Для предупреждения осложнений и своевременного применения лечения нужно контролировать следующие симптомы:
- повышение температуры, озноб (признаки присоединения инфекции);
- усиление болей, отек и покраснение кожи в месте стомы;
- появление кровавых или гнойных выделений из стомы или послеоперационного шва;
- отсутствие аппетита, постоянная тошнота, иногда рвота;
- неприятный запах мочи;
- боли в грудной клетке, кашель;
- одышка.
Появление этих признаков может указывать на развитие осложнений. Поэтому необходимо срочно показаться врачу.
Оперативное лечение рака мочевого пузыря не ограничивается одной цистэктомией. Пациенты проходят курсы химиотерапии до и после операции. Лучший результат ожидается у больных с отсутствием метастазирования.


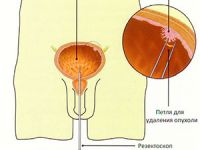 Резекция мочевого пузыря
Резекция мочевого пузыря