Оглавление
Диагностика пиелонефрита
Воспалительный процесс, развивающийся в чашечно-лоханочной системе и паренхиме почек и называемый пиелонефритом, проявляется полиморфными изменениями в тканях органа. При первичном воспалении, когда развивается острая форма заболевания, почка увеличивается в объеме, ее капсула утолщается, а в почечном веществе образуются неоднородные участки. В процессе острого воспаления формируются очаги инфильтрации, некроза и склероза; в тканях органа наблюдаются микроскопические абсцессы, склонные к слиянию, при этом гной проникает в канальцевую систему и далее в мочу.
Те же процессы, но более вялотекущие и с преобладанием склеротических изменений, происходят при хронической форме пиелонефрита. С каждым последующим рецидивом или обострением заболевания «теряются» все новые и новые участки ткани почек, замещающиеся на рубцовые очаги, что постепенно приводит к формированию почечной недостаточности.
Все эти изменения, которыми проявляется пиелонефрит на морфологическом уровне, имеют четкое выражение в виде клинических симптомов. Пациент при манифестации воспалительного процесса в почках будет предъявлять комплекс характерных жалоб, в его крови и моче будут происходить определенные изменения. Кроме того, врач при внешнем осмотре сможет констатировать и четкие визуальные признаки поражения почек, в частности, симптомы пиелонефрита.
Особенности современной клинической картины пиелонефрита
Наслоение сопутствующих заболеваний, фоновые состояния организма, сниженный уровень защитных сил, формирование новых штаммов микроорганизмов, отличающихся высокой вирулентностью и устойчивостью к медикаментозным средствам, – вот только некоторые факторы, которые могут объяснить изменение клинической симптоматики воспаления почек. Общие и местные признаки пиелонефрита во многих случаях оказываются стертыми, выраженными неинтенсивно или вообще не в полном комплексе.
Гнойные абсцессы, образующиеся при пиелонефрите, вскрываются в полость чашечек и лоханок почек
В результате затрудняется диагностика не только хронической, но и острой формы заболевания. Активный воспалительный процесс в почках остается без грамотной терапии, что создает все предпосылки для перехода его в хроническую форму, которая также обладает вялым течением и незначительной выраженностью клинических признаков. Поэтому хронический пиелонефрит, симптомы которого можно по этим причинам назвать субклиническими, может оставаться нераспознанным в течение многих лет. Его обострения могут толковаться ошибочно и приниматься за ОРВИ, аднексит или люмбаго. Итогом нередко становится случайное обнаружение пиелонефрита почек, во время обследований по поводу других болезней, а также на поздних стадиях патологии, когда уже развились серьезные последствия (артериальная гипертония, уремия).
Но есть некоторые ключевые моменты, с помощью которых дифференциальная диагностика пиелонефрита может быть проведена более своевременно. Учитывая их, лечащий врач, который обследует пациента планово или по поводу иных заболеваний, может заподозрить почечную патологию. Последующее назначение углубленных и более направленных исследований поможет решить задачу, как определить пиелонефрит своевременно и назначить пациенту адекватную терапию.

Повышение артериального давления в молодом возрасте является поводом для обследования почек
Эти основные факторы, какие позволят доктору акцентироваться на патологии почек, следующие:
- категории населения, преимущественно болеющие пиелонефритом, а именно женщины всех возрастов, что связано с анатомическими особенностями мочевыделительной системы;
- предрасположенность к почечным патологиям пожилых мужчин из-за нарушений проходимости уретры в результате заболеваний предстательной железы;
- наличие некоторых признаков скрытого пиелонефрита даже при бессимптомном и длительном его течении (ощущение озноба даже в тепле), а также провоцирующих заболеваний (частые эпизоды цистита, никтурия, артериальная гипертензия в молодом возрасте, нефроптоз, уролитиаз, сахарный диабет, туберкулез).
Несмотря на тенденцию к стертости клинической картины, симптомы пиелонефрита все же можно дифференцировать от признаков других болезней. На основании жалоб больного, результатов осмотра, лабораторных и инструментальных исследований можно поставить диагноз какой-либо формы этой почечной патологии.

Пожилой возраст является у мужчин фактором риска развития патологии простаты, а значит, и пиелонефрита
Как может проявляться острый пиелонефрит и обострение хронической формы
Эта форма воспаления почек развивается, как правило, с одной стороны, чаще она правосторонняя. Проникновение инфекционной микрофлоры происходит гематогенным способом, причем формирование воспалительных очагов сначала происходит в интерстиции органа, затем поражаются и чашечно-лоханочные структуры. Первая стадия острого пиелонефрита характеризуется образованием участков серозного воспаления, которое затем быстро переходит в гнойное. Те же процессы происходят при попадании инфекции восходящим путем.
Разрушение почечной ткани микроорганизмами, активизация факторов местного и общего иммунитета приводит к появлению в органе, а затем и в кровотоке, значительного количества погибших собственных клеток и бактерий, их фрагментов, токсинов, продуктов распада и так называемых пирогенных веществ. Все эти компоненты или попадают в мочу, или достигают коры головного мозга, где находится центр регуляции температуры тела. Этими процессами и объясняется формирование у пациента синдрома интоксикации, который при остром пиелонефрите имеет значительную интенсивность.
Как правило, начало болезни внезапное, нередко на фоне полного здоровья. Исключением являются случаи развития пиелонефрита при наличии у пациента мочекаменной болезни, когда манифестация начинается после обструкции мочеточника камнем. Общие клинические симптомы проявляются тяжелым состоянием больного, плохим самочувствием, высокой лихорадкой, достигающей 40 и более градусов. Пациент жалуется на сильный озноб, ощущает выраженное потоотделение. К характерным признакам интоксикации относится и головная боль, отсутствие аппетита, к ним присоединяются тошнота, рвота, болевой синдром в мышцах.
Наблюдаются и местные признаки заболевания. Это боли на стороне поражения, чаще имеющие ноющий или тянущий характер, без признаков почечной колики. Но в ситуациях, когда острый пиелонефрит стал следствием мочекаменной болезни, ноющие боли могут сочетаться с приступами острых и мучительных болезненных ощущений. Присоединяются и нарушения мочеиспускания, которые, однако, прослеживаются не во всех случаях. Акты мочеиспускания могут стать чаще, но количество урины снижается из-за высокой температуры тела и усиленного потоотделения, появляется болезненность.
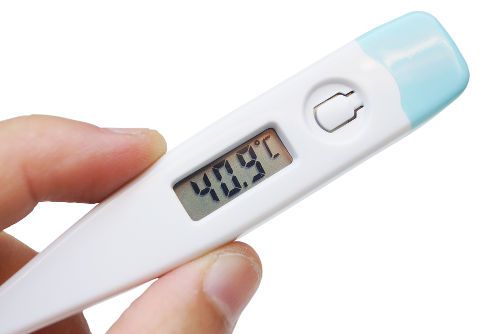
Лихорадка может достигать значительного уровня
При внешнем осмотре пациента отмечается гиперемия (реже бледность) и сухость кожных покровов из-за высокой температуры тела и некоторого обезвоживания. Пациент выглядит слабым и апатичным, вяло отвечает на расспросы, старается щадить «больную» сторону тела, принимая сидячее положение или лежа на здоровом боку, жалуется на мучительные боли в пояснице. При перкуссии (положительный симптом Пастернацкого) и пальпации отмечается характерное резкое усиление болезненности и иррадиация в ногу, в область живота. Кроме того, может быть отмечено мышечное напряжение в области воспаленной почки (область поясницы и подреберья). Это объясняется как вовлечением в патологический процесс мышц при перинефрите, так и собственно защитным и щадящим больную почку рефлексом организма.
При среднетяжелом и тяжелом состоянии пациента необходима срочная госпитализация. В условиях стационара осуществляются мероприятия, призванные подтвердить или исключить диагноз пиелонефрита у взрослых и детей различного возраста.
К ним относятся следующие лабораторные и инструментальные методы:
- анализы крови;
- анализы мочи;
- ультразвуковое сканирование почек;
- рентгенографические и радионуклидные способы.
Лабораторные анализы при пиелонефрите предоставляют весьма ценную и исчерпывающую информацию. Даже при протекании заболевания без симптомов в биологических средах все равно определяются сдвиги. Кровь при воспалительном процессе, независимо от его локализации, реагирует очень быстро, но изменения являются неспецифичными и не могут указать на расположение патологического очага именно в почках. Это относится к таким показателям, как увеличение СОЭ и числа лейкоцитов, сдвиг лейкоцитарной формулы влево. Но другие критерии, а именно снижение гемоглобина, количества эритроцитов, уровня общего белка при одновременном увеличении гамма-глобулинов позволяет заподозрить почечную патологию. Поэтому анализ крови при пиелонефрите имеет вспомогательное значение.
Анализ крови может показать наличие воспалительного процесса в организме
Более ценно в диагностическом плане исследование мочи. Важным значением обладают все полученные данные: цвет и запах мочи, удельный вес, прозрачность, состав мочевого осадка, наличие солей. Степень бактериурии (количество бактерий в моче) в большинстве случаев напрямую связана с тяжестью пиелонефрита. Другой показатель, количество белка, не является превышенным значительно. Кроме того, при пиелонефрите в большинстве случаев реакция мочи сдвигается в щелочную сторону. Но этот параметр «не работает» при беременности и после родов, а также при преимущественном употреблении человеком молочно-растительных продуктов.
Очень ценная информация может быть получена при проведении УЗИ почек. Формирование инфильтративных и гнойных очагов, увеличение размеров органа, а также наличие препятствий нормальному оттоку мочи проявляются определенными эхопризнаками. Это утолщение контура и деформация капсулы, расширение чашечек и лоханок, очаговые изменения (склероз и инфильтрация) в почечной паренхиме, уменьшение ее толщины. При ультразвуковом сканировании можно диагностировать уролитиаз, нефроптоз, поликистоз почек, нейрогенный мочевой пузырь.
Другие инструментальные способы диагностики используются реже, когда необходимо получить еще информацию. Может быть применена урография, компьютерная томография. Радионуклидные методы имеют очень ограниченные показания, но способны четко «увидеть» функционирующую часть почки и ее склерозированные участки, что очень важно для дифференциальной диагностики и определения прогноза для пациента.
Особенности клинической картины заболевания у конкретного больного, данные лабораторной и инструментальной диагностики должны быть использованы в комплексе. Только в этом случае пиелонефрит будет диагностирован вовремя, а грамотные лечебные меры помогут сохранить пациенту здоровье.

 Симптомы острого пиелонефрита у женщин
Симптомы острого пиелонефрита у женщин 