Оглавление
- 1 Гемодиализ — возможность «заменить» больные почки
- 2 Цели и возможности гемодиализа
- 3 Как проводится контроль за аппаратом и результатом процедуры?
- 4 Какие части нужны медицинскому оборудованию для полноценного гемодиализа?
- 5 Как работает аппарат для гемодиализа?
- 6 Какие аппараты для гемодиализа имеются в отделениях?
- 7 Где проводят гемодиализ?
- 8 Кому проводят гемодиализ?
- 9 Как проводится программный гемодиализ?
- 10 Когда нельзя проводить гемодиализ?
- 11 Недостатки гемодиализа
Гемодиализ — возможность «заменить» больные почки
Гемодиализ почек — современный метод фильтрации крови специальными аппаратами, сопровождающийся выводом из организма накопленных отработанных веществ, токсинов, ядов. Он заменяет работу больных почек при возникновении острой или формировании хронической почечной недостаточности (ХПН).
Внедрение такого метода лечения предоставило медицине возможность увеличить продолжительность жизни тяжелым пациентам на срок 20–25 лет. С учетом расширения трансплантологии он дает гарантию излечения и подготовки к операции по пересадке почки.
В каждом областном центре оборудованы отделения для гемодиализа. Направление на госпитализацию дают врачи поликлиник с учетом обеспечения и загруженности мест по государственной программе обязательного медицинского страхования.
Рост профильных больных требует еще большего укрупнения, создания специализированных центров. Пока процесс идет медленно в связи с дороговизной аппаратов, их эксплуатации, фильтров и специальной жидкости.
Цели и возможности гемодиализа
Оборудование для гемодиализа еще называют «искусственной почкой». Название прочно закрепилось среди пациентов, поскольку действительно дублируются выделительные функции. Но в данном случае очищение происходит без участи почечных клубочков и канальцев.
С помощью искусственного аппарата предупреждается воздействие ненужных веществ прежде всего на клетки мозга. Из организма удаляются:
- ядовитые вещества — мышьяк, стронций, токсины грибов (бледной поганки);
- мочевина — результат расщепления белков;
- креатинин — образуется при реакциях получения энергии в мышечной ткани;
- электролиты — натрий, калий, кальций, которые должны обеспечивать определенный баланс для нормальной жизнедеятельности;
- излишки лекарственных препаратов — салицилаты, сульфаниламиды, барбитураты и седативные средства со снотворным эффектом, химические соединения из солей йода, брома, борной кислоты;
- спирты и спиртосодержащие жидкости пищевого и технического назначения — включая этиловый и метиловый;
- лишняя вода.
В результате почечного гемодиализа выполняются следующие функции:
- Обезвреживаются отработанные продукты всех видов обмена веществ. В крови пациента имеется их избыток, а в растворе для диализа — отсутствие. Физический закон диффузии управляет переходом веществ с высокой концентрацией сквозь мембранные поры в жидкость с низкой концентрацией. В результате из крови вымываются ненужные шлаки.
- Восстановление необходимого баланса электролитов требует поддержки уровня одних электролитов и удаления других. Это также решается с помощью раствора диализата, приготовленного в соответствии с концентрацией в плазме здорового человека. Излишки переходят через фильтр. В крови задерживается достаточно натрия, хлора, калия, кальция, магния.
- При ХПН у больного человека накапливаются остатки кислот, среда закисляется, это существенно нарушает ход биохимических реакций в клетках. В растворе диализата имеется специальный буфер из бикарбоната натрия. Он поступает в плазму, далее в эритроциты, восстанавливая должный уровень кислотно-щелочного равновесия.
- Противосвертывающее действие оказывается с помощью добавления в диализат Гепарина. Он воздействует на тромбоциты, препятствует тромбообразованию.
- Удаление лишней жидкости происходит путем создания меньшего давления в сосуде с раствором. Таким образом, можно вывести воду при массивных отеках в легких, гидроперикарде, в мозговой ткани.
Как проводится контроль за аппаратом и результатом процедуры?
Все части аппарата для гемодиализа, контактирующие с кровью, обрабатываются до стерильных условий или заменяются одноразовыми. Предусмотрена защита от эмболии воздухом. В трубке, возвращающей кровь пациенту, создана «ловушка» для пузырьков с помощью отрицательного давления. Она затягивает пену и свободные пузыри воздуха, не дает им возможности попасть в кровь.
Какие части нужны медицинскому оборудованию для полноценного гемодиализа?
Не конкретизируя детали и механизмы, обеспечивающие работу «искусственной почки», выделим ее функциональные технические блоки.
1. Устройства для контакта с кровью:
- насосы, перекачивающие кровь и подающие Гепарин;
- «воздушная ловушка»;
- специальные датчики измеряющие и показывающие артериальное и венозное давление.
2. Блок приготовления диализирующего раствора (диализата):
- устройство для смешивания воды и стандартного концентрата;
- температурный контроль за раствором;
- определитель утечки крови в раствор;
- детектор контроля фильтрации;
- установка для избавления от воздуха.
3. Фильтр (диализатор) со специальной мембраной, состоящей из синтетики или целлюлозы.
Как работает аппарат для гемодиализа?
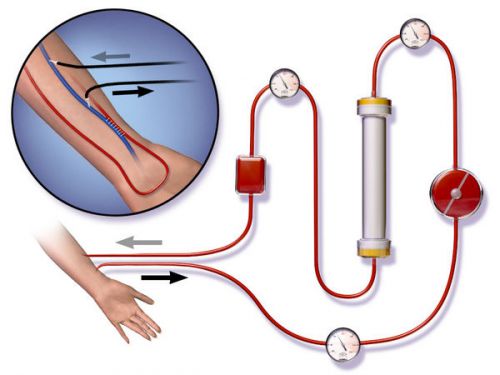
Суть процедуры очищения состоит в поступлении венозной крови в аппарат, где находится фильтр из полунепроницаемой мембраны с мелкими порами-отверстиями. Диализирующий раствор находится с другой стороны фильтра. Он перекачивает из крови ненужные вещества и воду на молекулярном уровне. Состав диализата готовится индивидуально для каждого пациента.
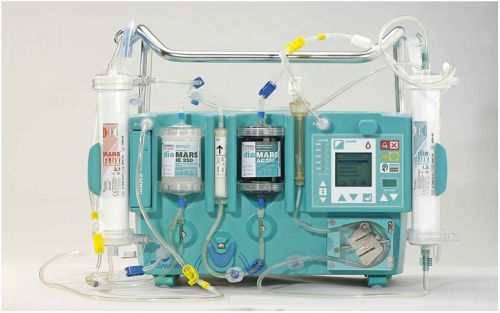
Какие аппараты для гемодиализа имеются в отделениях?
Современное оборудование для гемодиализа отличается по строению. Основные виды и их особенности показаны в таблице.
| Вид диализатора | Строение | Преимущества |
| Пластинчатый (дисковый) | Фильтр представлен параллельной парой пластин из полунепроницаемой ткани. Диализат протекает между пластинами, кровь находится снаружи. | Сопротивление потоку крови поддерживается на низком уровне. Это позволяет снизить дозу Гепарина, поскольку уменьшается возможность тромбообразования. Для заполнения необходим небольшой объем крови, пациенту не нужно приспосабливаться к временной искусственной кровопотере.
Уровень фильтрации контролируется сравнительно легко. |
| Капиллярный | Отличается строением фильтра — из тончайших пучков волокон-капилляров диаметром 0,3 мм. По ним протекает кровь. Диализат расположен снаружи и поток направлен в противоположную сторону. Начальные процедуры и лечение детей проводятся однонаправленным потоком. Это позволяет минимизировать риск осложнений и проводить более мягкое очищение. | Поверхность соприкосновения диализата и крови увеличивается, что создает более благоприятные условия для диализа. Раствор постоянно циркулирует внутри системы. Это предотвращает возможность инфицирования. |
В настоящее время выбор оборудования обусловлен не состоянием пациента, а возможностями медицинского учреждения и его финансированием. Заслуженным уважением пользуются изделия шведских фирм B/Braun и GAMBRA.
В связи с функциональными возможностями оборудования различают следующие виды гемодиализа:
- Традиционный — применяется целлюлозная мембрана полезной площадью до 1,5 м2. Сквозь фильтр проходят только малые молекулы, проницаемость для основных веществ недостаточна. Скорость потока крови составляет 200–300 мл в минуту, ее относят к небольшой. Процедуру приходится проводить 4–5 часов.
- Высокоэффективный — площадь фильтра увеличена до 2,2 м2, а скорость потока до 350–500 мл в минуту. Здесь диализат продвигается в обратном направлении со скоростью 600–800 мл за минуту. В результате время необходимого очищения сокращается до 3–4 часов.
- Высокопоточный — в отличие от предыдущих мембрана представлена высокопроницаемым материалом, через нее проходят как мелкие, так и крупные молекулы веществ, от которых необходимо избавить больного.
Где проводят гемодиализ?
Когда врачи назначают пациенту гемодиализ, обсуждается возможность и необходимость частой госпитализации или проведения процедуры амбулаторно. Учитывается степень почечной недостаточности, общее состояние пациента.
Стационарный гемодиализ
Проводится в специализированных центрах или отделениях, имеющих аппараты «искусственной почки». Чаще всего их мощности хватает для обеспечения экстренного гемодиализа при возникновении острой почечной недостаточности у пациентов с отравлениями. Больные доставляются «Скорой помощью», переводятся из терапевтических отделений разных городских больниц.
Пациенты круглосуточно находятся в стационаре, обеспечивается постоянное наблюдение медицинским персоналом, при долечивании допускается дневное пребывание. Используются аппараты:
- ВАХТЕR-1550,
- FRЕZENIUS 4008S,
- NIPRO SURDIAL.
Однако зависимость от госпитализации в условиях хронического заболевания создает проблемы для пациента и его семьи. Кроме того, применение для разных больных не полностью исключает заражение вирусным гепатитом.
Амбулаторный гемодиализ
В амбулаторных условиях пациенты получают помощь в порядке очередности. Это больные с хронической почечной недостаточностью разного генеза. Консервативное лечение у них оказывается безуспешным. Процедуры нужно делать с частотой, назначенной лечащим врачом. Большинство пациентов приходит по три раза в неделю. Длительность одного гемодиализа продолжается четыре часа. Лучшие возможности дают аппараты:
- Dialog Advanced,
- Dialog плюс,
- INNOVA.
За проведение лечения отвечают специально подготовленные врачи и медицинские сестры. Так же, как в стационаре берутся контрольные анализы на мочевину, креатинин, уровень гемоглобина. Некоторые амбулаторные центры доставляют пациентов домой своим транспортом.
Гемодиализ в домашних условиях
Для домашнего применения созданы специальные портативные аппараты типа:
- Aksys Ltd.’s PHD System,
- Nxstage Medical’s Portable System One.
Оборудование достаточно дорогое (15–20 тысяч долларов). В западных странах им широко пользуются пациенты, особенно в ожидании операции по пересадке почки. По статистике среди больных в Великобритании около 60% проводят гемодиализ дома.
Пациента и его близких обучают работе с аппаратом, сначала помогает медицинский работник. Процедура занимает ежедневно от двух до четырех часов.
Способ имеет свои плюсы:
- не зависит от очереди;
- устраняет опасность заражения гепатитом;
- позволяет пациенту вести активную жизнь.
Кому проводят гемодиализ?
Показания к гемодиализу строго соблюдаются при направлении пациента. Для этого проводится полное обследование почек, исследование нарушений структуры и функциональных возможностей. Кроме того, необходимо убедиться в безуспешности терапии и невозможности хирургического лечения на данном этапе болезни.
Стандартные показания основаны на лабораторных результатах анализов и функциональных показателях. К ним относятся:
- снижение объема выделяемой мочи за сутки до 500 мл и меньше (олигоанурия);
- оценка остаточной функции почек в 10–15% от нормальной, когда происходит очищение крови за минуту объемом менее 200 мл;
- показатели плазмы крови по мочевине больше 35 ммоль/л, креатинину больше 1 ммоль/л;
- наличие гиперкалиемии свыше 6 ммоль/л;
- уровень бикарбонатных солей менее 20 ммоль/л.
У пациента могут быть клинические признаки отека ткани мозга, сдавления сердца жидкостью, отека легких при неудачных попытках устранить их лекарственными препаратами.
Как проводится программный гемодиализ?
Программным называется долгосрочный гемодиализ. Его планируют заранее, например, при подготовке к операции трансплантации. Если на фоне лечебных процедур в обычных условиях пациенту с хорошими венами достаточно установки катетера с задвоенными ходами, для забора и возврата очищенной крови, то при длительных процедурах формируют артериовенозную фистулу.
Хирургическим методом на руке пациента соединяется артерия и вена. Поскольку давление в артерии выше, оно не позволяет спадаться венозному сосуду, просвет растягивается и расширяется. Во время процедуры в подготовленный сосуд ставят две иглы, обеспечивающие прохождение крови.
Когда нельзя проводить гемодиализ?
Противопоказания для гемодиализа разработаны с учетом возможности распространения имеющейся инфекции, повреждения клеток крови, активизации агрессивности злокачественных опухолей. Они включают разностороннюю патологию:
- При наличии инфекционных агентов в крови пациента с потоком возможно распространение заражения на клапаны сердца (септический эндокардит), развитие общего сепсиса.
- Инсульт всегда сопровождается отеком клеток мозга, при очистке он может незначительно усилиться, что вызывает ухудшение состояния пациента, провоцирует головные боли.
- Наличие сопутствующих психических расстройств (психоза, шизофрении, эпилепсии) усугубляется стрессовым фактором проведения процедуры, провоцируется неадекватное поведение. Гемодиализ невозможен при отсутствии должного понимания пациентом действий медицинских работников, снижении интеллекта.
- Активный туберкулезный процесс в легких или других органах при гемодиализе распространяется по всему организму. Кроме того, пациенты с туберкулезом не могут посещать отделения гемодиализа в целях предупреждения заражения других больных со сниженным иммунитетом.
- При имеющейся злокачественной опухоли, очищение приводит к росту процесса метастазирования клеток рака, разносит их по всем органам.
- После недавнего острого инфаркта миокарда существует опасность нарушения электролитного баланса, обеспечивающего работу сердца. Поэтому не исключена аритмия, фибрилляция и остановка сердца.
- Заболевания с сердечной недостаточностью сопровождаются застойными явлениями, риском образования тромбов. Усиленный поток крови повышает вероятность превращения тромба в эмболы, заноса в сосуды и сердце.
- При артериальной гипертензии со злокачественным течением, частыми кризами, высокими цифрами давления может быть спровоцирован спазм сосудов, инсульт, инфаркт миокарда.
- Болезни крови и органов кроветворения сопровождаются нарушением содержания и синтеза факторов свертывания, разрушением клеточных элементов. Этот процесс усиливается при прохождении через фильтр. Гепарин диализата оказывает влияние на свертываемость, способствует внутренним кровотечениям.
- Возрастные ограничения касаются людей 80 лет и старше, а при сахарном диабете — 70 лет. Нарушения сосудов и сердца не в состоянии выдержать необходимый поток крови. Падение иммунитета повышает риск заражения гепатитом.
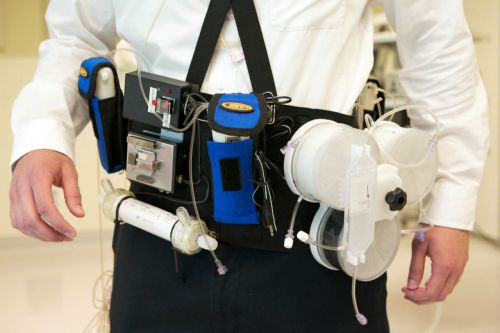
Разные портативные устройства для замены гемодиализа отличаются небольшим весом, возможностью использовать самостоятельно
Недостатки гемодиализа
Даже при трехкратном еженедельном проведении процедур гемодиализ не в состоянии полностью заменить функции почек. Улучшение самочувствия пациента носит временный характер.
- Устранение нарушений баланса воды, солей, электролитов провоцирует разные изменения в других органах и системах.
- Качество процедуры очень зависит от материала мембраны, состава диализата, точности оборудования.
- Лучшие и самые безопасные аппараты очень дороги и недоступны большинству пациентов.
- Во время процедуры и после нее у ряда пациентов появляются скачки артериального давления от пониженного до высоких цифр. Это значительно увеличивает нагрузку на миокард, способствует тромбозу сосудов.
- Гемодиализ не участвует в коррекции гормональных нарушений, вызванных нарушенным синтезом эритропоэтина в почках, что способствует прогрессированию анемии.
- Нарушенный баланс кальция и фосфора вызывает проблемы с работой паращитовидных желез, появляются боли в костях, остеопороз.
- Диализный пациент должен находиться на строгой диете, контролировать потребление жидкости и соли, получать другие лекарственные препараты, поддерживающие работу органов и систем.
Над проблемой внепочечного очищения крови работают ученые разных стран. Разработаны модели аппаратов, которые можно легко носить с собой. Предложены искусственные блоки для размещения в теле больного вместо неработающей почки. Для пациентов с ХПН очень важны доступные методы замещения.

 Чем почистить почки в домашних условиях
Чем почистить почки в домашних условиях