Оглавление
- 1 Лекарства при воспалении почек
- 2 Цели и задачи терапии
- 3 Препараты каких фармацевтических групп применяются при нефрите?
- 4 Проблемы лечения антибиотиками при воспалении почек
- 5 Какие антибиотики назначают наиболее часто?
- 6 Другие препараты, применяемые для лечения нефрита
- 7 Что можно принимать после стационарного лечения?
- 8 Что принимать для профилактики обострений?
- 9 Насколько прогноз исхода заболевания зависит от лечения?
Лекарства при воспалении почек
Прежде чем лечить воспаление почек, нужно точно установить вид заболевания, стадию активности, форму процесса. Из множества противовоспалительных медикаментов врач должен выбрать оптимальный комплекс препаратов, обеспечивающий тактику терапии сначала в стационаре затем в домашних условиях.
Пациенты с острой формой воспаления всегда подлежат госпитализации. О других методах лечения воспаления почек советуем прочитать в этой статье.
Цели и задачи терапии
Воспалительный процесс в почках можно называть общим термином «нефрит». Но врачи всегда предусматривают два возможных варианта: гломерулонефрит и пиелонефрит (другие встречаются реже).
Оба вида сопровождаются интоксикацией, каждый имеет связь с преимущественным инфекционным возбудителем. Функция почек при безуспешном лечении нарушается вплоть до хронической недостаточности.
Об особенностях почечного воспаления говорится в этой статье.
В каждом случае заболевания схема терапии предусматривает:
- устранение главной причины болезни и способствующих факторов (инфекционные возбудители, нарушение оттока мочи);
- достаточное по дозировке и длительности противовоспалительное действие;
- снятие интоксикации;
- восстановление фильтрационной функции почек;
- нормализацию иммунитета;
- борьбу с осложнениями.
Препараты каких фармацевтических групп применяются при нефрите?
Схема лечения составляется на основе противодействия патогенетическим механизмам нефрита. Пациенту назначаются:
- антибактериальные средства (в зависимости от возбудителя могут понадобиться противовирусные и противогрибковые препараты);
- мочегонные — для выведения жидкости из интерстициальной ткани, «промывания» почек, устранения отеков и повышенного артериального давления;
- глюкокортикоиды – гормональные лекарства с сильным противовоспалительным действием, способны подавлять иммунитет;
- иммуностимуляторы – используются при лечении пиелонефрита для активизации собственной защиты;
- цитостатики – препараты противоположного к иммуномодуляторам действия, блокируют деление иммунных клеток и снимают аутоаллергическое воспаление при гломерулонефрите;
- гипотензивные препараты – предотвращают рост артериального давления, возникновение кризов;
- витамины группы В, Р, С – нормализуют защитную реакцию, восстанавливают сосудистую стенку в клубочках, эпителий по ходу лоханок, чашечек и мочевыводящих путей;
- средства, улучшающие питание почечных структур за счет предотвращения образования микротромбов в сосудистом русле, тонуса капиллярной стенки – ангиопротекторы, антикоагулянты, антиагреганты.
В конкретном случае терапии возможны противопоказания, особенно это касается лечения беременных женщин и детей.
Пациенту в обязательном порядке назначается диета, рекомендуется сколько жидкости можно пить за сутки.
Если тяжелое состояние вызвано общей интоксикацией, то в дополнении к медикаментам в стационарных условиях используются методики очистки крови от токсинов и шлаков (плазмаферез, гемосорбция).
Проблемы лечения антибиотиками при воспалении почек
В терапии воспаления почек типа пиелонефрита невозможно обойтись без антибиотиков. При гломерулонефрите они показаны, если установлена связь со стрептококковой инфекцией. Насколько сильно воспалились почечные структуры можно судить по количеству лейкоцитов в моче и крови, выраженности бактериурии.
Антибиотики воздействуют на патогенные микроорганизмы по-разному:
- нарушают синтез ДНК;
- разрушают их клеточную мембрану;
- препятствуют делению и размножению.
Другое требование — широкий спектр действия. Другими словами, от антибиотика ожидается эффективное уничтожение как можно больше разнообразных микроорганизмов.
Тактика лечения требует скорейшего применения противобактериальных средств. Но по срокам у врача возникает вынужденная задержка из-за невозможности ускоренного проведения бак.посева мочи и получения результата о выявлении и чувствительности микробов «виновников» воспаления.

Длительность бактериологического исследования зависит не от поспешности работников лаборатории, а от стандартного времени роста патогенной флоры
Помогает применение препаратов с широким спектром действия или с наиболее достоверными практическими результатами уничтожения кишечной палочки, стрептококков, стафилококков, протея, синегнойной палочки. Эти возбудители считаются самой частой причиной заболеваний мочевыделительных органов.
Больной первые 5-7 дней получает именно такие антибиотики. Готовый бак анализ возможно потребует назначения других средств целевого действия на выявленную флору.
Антибиотики объединены в классы по исходным веществам и характеризуются термином «поколение». Каждое новое поколение – это более совершенные препараты, малознакомые человеку, поэтому клиницисты надеются на отсутствие к ним устойчивости.
Какие антибиотики назначают наиболее часто?
Все антибиотики имеют общее противопоказание — повышенная чувствительность человека, выражающаяся в аллергической реакции. Ее выявляют предварительной постановкой кожной пробы.
К препаратам цефалоспоринового ряда относятся:
- Цефалексин – взрослым назначается в капсулах, детям в растворимых гранулах. Беременным противопоказан. Прием рекомендован за 30–60 мин до еды от двух до четырех раз в сутки.
- Цефалотин – применяется в таблетках, внутримышечно и внутривенно. Доза снижается при нарушении функции почек. Беременным и в период кормления ребенка следует назначать осторожно.
- Зиннат – выпускается в таблетках и гранулах для приготовления суспензии, рекомендуется принимать детям и взрослым во время или сразу после еды, дважды в день
- Клафоран – препарат третьего поколения, выпускается во флаконах. Возможно разведение и использование только в инъекциях через 8-12 часов.
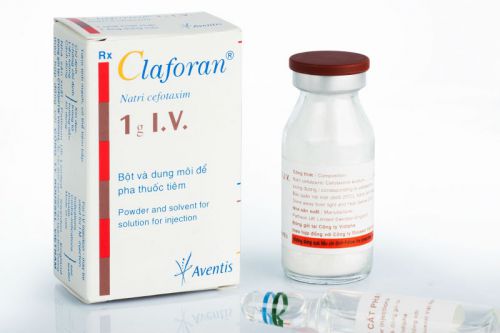
Препарат подходит как для внутримышечного, так и для внутривенного введения. Противопоказан беременным, детям
Фторхинолоны считаются основными препаратами в лечении почечной патологии. Не назначаются беременным и кормящим мамам, людям, страдающим эпилепсией и заболеваниями нервной системы. С осторожностью проверяется сочетание с другими лекарствами, в пожилом возрасте.
К препаратам первого поколения относятся:
- Ципрофлоксацин – можно вводить внутривенно 2 раза в сутки.
- Пефлоксацин – в таблетках, рекомендовано запивать большим количеством воды, противопоказан при гемолитической анемии, нарушении мозгового кровообращения, выраженном атеросклерозе сосудов.
- Офлоксацин – для внутреннего приема, соответствует общим противопоказаниям.
Препараты второго поколения применяют при хронических формах воспаления:
- Левофлоксацин,
- Спарфлоксацин,
- Норфлоксацин.
Не рекомендуются при беременности и лактации. Могут вызвать диспепсические явления, головокружение.
Норфлоксацин – имеет все противопоказания препаратов своего ряда.
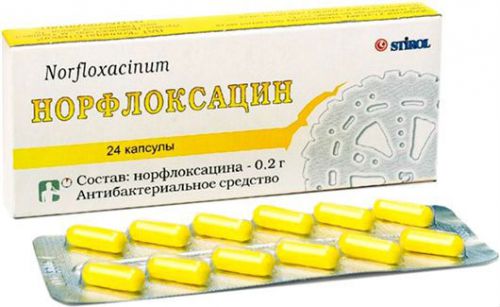
Препарат известен своим негативным свойством ослаблять действие лекарств, снижающих кислотность желудочного сока, и усиливать антикоагулянтные свойства таблеток на основе Варфарина
Аминогликозиды некоторые клиницисты считают группой резерва из-за их осложняющего действия на слуховой нерв и ткань почки. Не применяются при начальных признаках почечной недостаточности.
- Амикацин – вводится внутривенно и внутримышечно через 8 часов, противопоказан беременным.
- Гентамицин, Нетилмицин – действие аналогичное Амикацину. Не рекомендуются в терапии пожилых людей.
Бактерицидным действием обладает антибиотик Меропенем из группы карбапенемов. Он не рекомендуется для лечения детей, беременных и кормящих женщин, а также при сопутствующих заболеваниях желудка и кишечника.
Эритромицин – антибиотик из группы макролидов, применяется ограниченно при мочеполовых инфекциях у беременных, вызванных хламидиями, выпускается в таблетках с защитной оболочкой.
Выбор дозировки целиком зависит от выраженности воспаления и состояния почек. Курс терапии до 14 дней. Врач может порекомендовать замену препарата и продолжение приема еще 2 недели для лучшего эффекта.
Другие препараты, применяемые для лечения нефрита
Противовоспалительное действие усиливают нитрофурановые препараты (Фурадонин, Неграм, Фурагин, Фуразолидон). Они более показаны для пожилых больных с вялотекущей инфекцией мочевыводящих путей. Назначаются на 7-10 дней. Признаки почечной недостаточности являются противопоказанием к применению.
При длительном течении пиелонефрита и в стадию выздоровления пациенту назначают иммуностимуляторы Декарис, Продигеозан в таблетках или настойки элеутерококка, женьшеня, лимонника китайского.
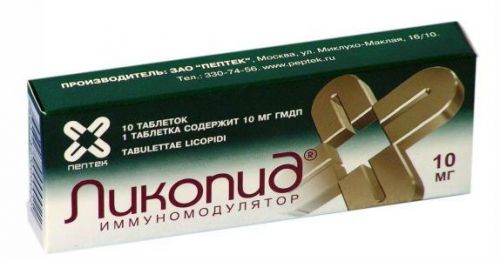
С целью поддержки иммунитета можно принимать Ликопид взрослым по 1 таблетке в день под язык или натощак, запивая водой, противопоказан беременным
Для ликвидации осложнений почечного воспаления назначаются различные лекарственные средства:
- при повышенном артериальном давлении – результативным является Верапамил, начинают принимать с одной таблетки по утрам, возможно увеличение дозировки до двух таблеток с промежутками в 12 часов;
- при отеках из мочегонных наиболее подходит Гипотиазид, принимают в таблетках в первой половине дня, противопоказан при нарушенной функции печени, почечной недостаточности, подагре, тяжелом течении сахарного диабета;
- улучшение питания почечной ткани достигается назначением Трентала, противопоказан при кровоизлиянии в мозг, остром инфаркте миокарда, кровотечениях, аритмиях, для детей;
- для укрепления сосудов почечных клубочков полезны витамины С, вся группа В, рутин, препараты кальция;
- цитостатики – необходимые средства в лечении гломерулонефрита, они позволяют снимать гиперреактивное состояние почечной ткани, блокировать синтез аутоантител и образование комплексов, применяются Циклофосфамид, Азатиоприн, противопоказаны при нарушенной функции печени, беременности;
- глюкокортикоиды (Преднизолон, Метилпреднизолон) показаны в комбинациях и изолированном лечении гломерулонефрита, дозировка строго контролируется на вес пациента, зависит от тяжести заболевания. Не назначают при гипертензии, язвенной болезни.
Что можно принимать после стационарного лечения?
В домашних условиях к медикаментам рекомендуется добавить растительные препараты (фитонциды). За особую чувствительность к мочевыводящим путям их называют уросептиками.
- Канефрон по выбору принимают в таблетках или каплях;
- Фитолизин предварительно растворяют на полстакана теплой воды, пить после еды.
Препараты на основе пипемидиновой кислоты (Палин, Пимидель Уротрактин) урологи рекомендуют мужчинам с воспалением почек на фоне аденомы предстательной железы. Назначаются в капсулах.

Для пациентов с заболеваниями почек больше подходят вода «Славяновская», «Смирновская», «Ессентуки-4»
В оздоровительное лечение можно включить питье природной минеральной воды из источников в Железноводске, Трускавце, Ессентуках. Лучше употреблять ее в санаторных условиях, поскольку в магазинной упаковке теряются биоактивные вещества.
Что принимать для профилактики обострений?
Пациентов, перенесших воспаление почек, наблюдают врачи поликлиники ежеквартально. Проводится анализ мочи, крови. Желателен повторный посев для подтверждения уничтожения возбудителя болезни сделать через 2 недели после выписки из стационара.
Ранее для профилактики применялись двухнедельные курсы антибактериальной терапии каждый месяц, особенно в осенне-зимний период.
Сейчас врачи не спешат с профилактическим назначением антибиотиков, поскольку это угрожает выработкой устойчивых форм бактерий.
Более обоснованными считаются:
- сохранение диетических требований;
- соблюдение питьевого режима (до 1,5л воды ежедневно);
- фитотерапия растительными средствами;
- предупреждение переохлаждения.
Насколько прогноз исхода заболевания зависит от лечения?
При остром необструктивном пиелонефрите с помощью адекватного лечения можно добиться полного выздоровления. Наличие обструкции снижает процент выздоравливающих пациентов до 60. У остальных развивается хроническая форма болезни.
При хронической форме воспаления с помощью современного лечения можно добиться длительного улучшения и предотвратить опасные осложнения.
Результат лечения воспаления почек во многом зависит от общего состояния организма, времени обращения к врачу. Медикаменты не оказывают значительного действия при вирусной этиологии заболевания. Если процесс терапии начат рано, больше вероятность полного выздоровления. Но от пациента потребуется соблюдение режима и выполнение требований диеты.

 Как вылечить пиелонефрит в домашних условиях
Как вылечить пиелонефрит в домашних условиях