Оглавление
«Простуда» почек и ее лечение

Простуда почек — это собирательное понятие, включающее в себя воспалительно-инфекционные процессы в тканях почек, которые возникли вследствие общего или местного переохлаждения организма.
Чаще всего заподозрить то, что человек застудил почки можно, если он находился в помещении с высокой влажностью и низкой температурой, на сквозняке (продуло почки), при сильном охлаждении ног, а также поясничной области или органов малого таза (сидение на холодных поверхностях).
Какие заболевания скрываются за простудой почек
Можно ли застудить почки? Ответ на этот вопрос, конечно, положительный.
Низкая температура окружающей среды приводит к замедлению кровотока и сужению кровеносных сосудов, что служит причиной снижения иммунного ответа организма, а также застойных явлений (особенно в капиллярах почек). Такое состояние благоприятствует размножению и жизнедеятельности даже условно-патогенных бактерий, постоянно присутствующих в организме человека в малой концентрации (кишечная палочка, стрептококк, стафилококк и т.д.).
При этом точный диагноз застуженных почек может звучать так:
- острый пиелонефрит;
- гломерулонефрит;
- тубулоинтерстициальный нефрит.
При каждом из этих заболеваний воспалительный процесс затрагивает разные участки почек. Так, при пиелонефрите, он присутствует в тканях лоханки и чашечки, иногда распространяясь на всю поверхность органа, а гломерулонефрит характеризуется поражением кровеносных сосудов клубочковой зоны. Тубулоинтерстициальный нефрит затрагивает лишь ткань, окружающую фильтрующие клубочки, вызывая ее сильный отек. Вот как можно простудить почки.
Симптомы и лечение всех проявлений простуды почек имеют как общие, так и специфичные для каждой отдельной болезни черты.
Первые признаки
Понять и распознать почечный воспалительный процесс на ранних стадиях помогут отличительные особенности течения разных заболеваний.
Острый пиелонефрит
Болезнь обычно начинается с резкого проявления первых признаков:
- повышение температурных показателей до 38-39 градусов;
- тупая боль приступообразного или постоянного характера чаще с одной стороны поясничного отдела;
- симптомы общей интоксикации (головная боль, тошнота, утомляемость);
- малопродуктивные частые позывы к мочеиспусканию;
- боль в уретре или паховой области в конце процесса мочеиспускания;
- помутнение мочи;
- жажда.
Пиелонефрит чаще диагностируется у женщин и детей. Это связано с особенностями физиологического строения мочевыделительной системы в зависимости от пола и возраста.
У женщины значительно возрастает риск возникновения пиелонефрита, если она первоначально простудила мочевой пузырь или яичники.
Гломерулонефрит
Воспаление в кровеносных сосудах клубочков возникает из-за сбоя иммунной реакции в ответ на наличие инфекции. Это приводит к нарушению функции фильтрации крови и усиливает проницательную способность стенок почечных сосудов.
При гломерулонефрите пациент может заметить у себя:
- уменьшение суточного объема выделяемой мочи;
- устойчивую бледность кожных покровов;
- боль ноющего характера (чаще всего сразу с двух сторон поясницы);
- наличие кровяных вкраплений или сгустков крови в моче;
- повышение уровня артериального давления;
- отеки конечностей и лица;
- повышение температуры тела (наблюдается не всегда).
Заболевание может вызывать серьезные функциональные нарушения в работе почек, вплоть до острой почечной недостаточности
Тубулоинтерстициальный нефрит
Такой вид воспаления диагностируется преимущественно у детей и подростков и является осложнением таких перенесенных заболеваний, как дифтерит, ангина, тонзиллит, ОРВИ. При этом у ребенка, когда он простудился идет ослабление иммунного ответа, и инфекция через кровоток попадает в почки из первоначального очага воспаления в носоглотке.
Симптомы простуды почек при этом виде нефрита:
- небольшое повышение температуры тела (37,5- 38 градусов);
- отсутствие аппетита;
- чувство жажды;
- отечность тканей;
- снижение объема мочи;
- боль в области поясницы;
- наличие включений крови в моче.
Заболевание чаще всего возникает при переохлаждении организма на фоне респираторных инфекций.
Диагностика
Чтобы понять как лечить простуженные почки, необходимо провести ряд анализов и аппаратных методов исследования.
К лабораторным способам диагностики относятся:
- анализ мочи. Оценка количественных и качественных показателей дополнительных включений, таких как белок, эритроциты, лейкоциты, нитриты (бактериальная флора). Также определяется плотность и кислотность, уровень мочевины и других показателей. Все это дает врачу возможность понимать о какой именно инфекции идет речь;
- бактериологический посев мочи и антибиотикограмма. Исследование позволяет точно определить возбудителя инфекции и его резистентность к определённым антибиотикам;
- анализ крови (повышение скорости СОЭ, анемия, увеличенные показатели содержания лейкоцитов).
Помимо клинических исследований, прибегают и к аппаратным способам визуализации функционирования почек, таким как УЗИ, КТ и урография с контрастом.
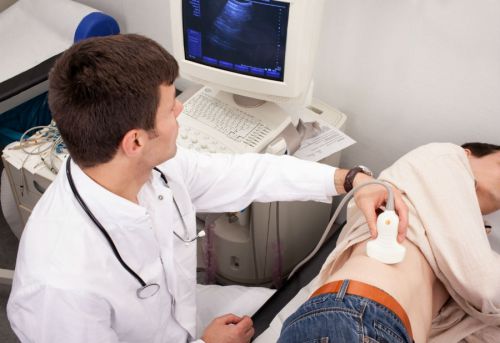
УЗИ почек проводят на ранних стадиях и при легком течении болезни для определения размеров и положения почек, а также степени поражения тканей
Но при подозрении на возникновение почечной недостаточности из-за того, что человек застудил почки или при переходе инфекции в мочеточник, будет целесообразно использование методов КТ и урографии с контрастом.
Лечение
В подавляющем большинстве случаев, простуда почек вызвана бактериальными возбудителями на фоне общего снижения иммунитета.
Поэтому лечебная терапия включает в себя:
- антибактериальные препараты, чувствительность к компонентам которых доказана антибиотикограммой мочи;
- противовоспалительные средства. Могут использоваться как препараты общего действия (в таблетках), так и местного (в мазях и гелях);
- спазмолитики (для снятия рефлекторного сужения мочеточника с целью более безболезненного и эффективного вывода мочи);
- уросептики (обычно это препараты с компонентами растительного происхождения). Они предупреждают распространение инфекции на другие отделы мочевыделительной системы;
- специальные травяные сборы и составы для улучшения функционирования почек;
- витаминные комплексы (только по согласованию с врачом, так как в некоторых случаях это может служить излишней нагрузкой на работу почек).
Специфика течения гломерулонефрита также предусматривает назначение препаратов, способствующих разжижению крови для снижения риска тромбообразования, а также иммунодепрессантов для уменьшения скопления иммунных комплексов в сосудах.
При пиелонефрите показано сочетание повышенного потребления жидкости в комплексе с приемом мочегонных препаратов, в то время, как при гломерулонефрите и тубулоинтерстициальном нефрите такие препараты используются только при выраженных отеках.
Когда простыли почки, курс лечения антибиотиками в среднем занимает 5-10 дней, но при таких возбудителях, как стафилококк может понадобиться и более длительное время (до 14 дней). В целом же лечение простуды почек составляет 21-30 дней.
Лечить простуженные почки можно как в стационарных, так и в домашних условиях, если будут соблюдены все рекомендации лечащего врача.
Диета и режим питья
Помимо лекарственных средств, при простуде почек немаловажную роль играет соблюдение некоторых правил питания и режима питья.
Так, из ежедневного меню на время лечения и в период восстановления стоит исключить:
- специи, особенно острые;
- жирные мясные блюда, в том числе и бульоны;
- консервы;
- шоколад;
- кофе;
- алкоголь;
- ограничить употребление соли.

В острую фазу болезни рацион должен состоять преимущественно из вегетарианских блюд, приготовленных на пару
Разрешается добавлять в меню яичный белок и не более 1 столовой ложки сливочного масла в день. Это поможет восполнить недостаток белка из-за временного отказа от мяса.
При гломерулонефрите и тубулоинтерстициальном нефрите диета несколько строже. К основному списку запрещенных продуктов добавляются сыр, крупы (кроме риса), хлеб, минеральная вода, мороженое, макаронные изделия (кроме безбелковых), рыба. При этих заболеваниях рекомендуемый объем жидкости оговаривается с врачом (чаще всего запрещается выпивать много воды, так как это приводит к отекам и создаёт излишнюю нагрузку на поврежденные почечные клубочки).
После окончательного выздоровления, рекомендуется соблюдать меры профилактики для исключения случаев рецидива (избегать переохлаждения, носить нижнее белье только из натуральных тканей, если простужены, то вовремя ликвидировать очаг воспаления и т.д.). Ведь предупредить болезнь проще, чем лечить.
Что делать, если застудили почки, должен решать только врач. Лечение в домашних условиях может закончиться возникновением осложнений, таких как абсцесс, сепсис, карбункул или острая почечная недостаточность. Большинство из этих состояний являются опасными для жизни пациента.


 Что делать, если болит почка с правой стороны
Что делать, если болит почка с правой стороны