Оглавление
Рак почки
Рак почки – злокачественное новообразование, на которое в структуре онкологической патологии взрослого населения приходится 3%. Он считается наиболее распространенным типом опухоли почек. Установлено, что у мужчин заболевание развивается в 2 раза чаще, чем новообразование почек у женщин.
Возрастной состав очень разнообразен. Максимальная пораженность приходится на период от 40 до 70 лет.
Что известно о причинах?
Конкретные причины не установлены. Поражение паренхимы почек имеет связь с:
- наследственностью;
- курением;
- гормональными изменениями;
- профессиональными вредностями (контакт с асбестом);
- качеством питьевой воды.
Они рассматриваются в качестве факторов риска.
Больше информации получено о причинах перерождения уротелия (эпителий, покрывающий лоханки). К канцерогенным химическим веществам относятся:
- бензидин, амины, мышьяк;
- переходноклеточный рак лоханок более распространен среди жителей города;
- курение связывают с количеством сигарет и длительностью «стажа», установлено, что в моче курильщиков накапливаются продукты распада триптофана, которые по структуре являются канцерогенами;
- нахождение в лоханках камней вызывает раздражение и разрастание участков эпителия, что способствует возникновению плоскоклеточного рака;
- гипертензия и лечение диуретиками повышает риск рака в 2 раза.
Какие бывают опухоли в почках?
Опухоли почек делятся по происхождению:
- первичные – возникают внутри органа;
- метастатические – заносятся с кровью из разных пораженных тканей.
По локализации на новообразования:
- односторонние (рак правой почки или левой);
- двухсторонние;
- единственной почки.
По отношению к почечным структурам:
- опухоли паренхимы;
- лоханок.
По гистологическому строению на:
- доброкачественные;
- злокачественные (встречаются чаще).
Среди злокачественных новообразований паренхимы наиболее распространены:
- почечно-клеточный рак – наиболее часто выявляется у взрослых людей;
- опухоль Вильмса (еще называется нефробластомой) – болеют преимущественно дети;
- саркома.
В лоханке развиваются:
- переходно-клеточный и плоскоклеточный рак;
- слизистожелезистая опухоль;
- саркома.
В терминологии онкологов для характеристики степени злокачественности признаков применяется термин «дифференциация опухолевых клеток». Злокачественные клетки возникают из нормальных, постепенно теряют свои функции:
- дифференцированные опухоли можно различить по принадлежности к типу тканей;
- малодифференцированные – сложно отнести к конкретному органу или ткани;
- недифференцированные – отличаются полной потерей функций, клетка может только размножаться, это наиболее опасный тип, отличающийся быстрым прогрессирующим ростом.
В международной классификации принята система TNM. Сочетание буквенно-цифрового обозначения указывает на:
- Т (tumor) – размеры опухоли, прорастание в окружающие ткани, надпочечники, венозную систему;
- N (nodi limphatici) – вовлечение лимфатических узлов;
- М (metastasis) – процесс метастазирования.
Стадии развития рака почки
Для оптимального выбора лечения необходимо установить стадию развития рака.
Стадия 1 – размеры опухоли до 7 см, расположение внутри почечной капсулы.
Стадия 2 новообразование превышает 7 см, но пока не выходит за пределы почечных границ.
Стадия 3 – имеет 2 варианта:
- опухоль прорастает в крупные вены или в околопочечную клетчатку, не затрагивает надпочечники, лимфатические узлы и фасцию, прикрывающую поверхность почечной капсулы (Герота);
- опухоль любого размера, но не выходит за пределы фасциальных листков, распространяется на ближайшие лимфатические сосуды и узлы.
Последняя стадия 4 – возможна в двух вариантах:
- опухоль заходит за пределы фасции Герота, прорастает в надпочечники, возможно метастазирование в региональные лимфоузлы;
- новообразование имеет любой размер, расположено за границей почек, метастазы имеются как в региональных лимфоузлах, так и в других органах.
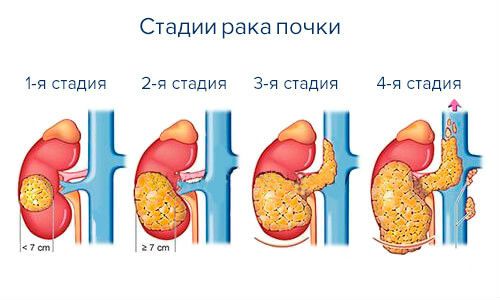
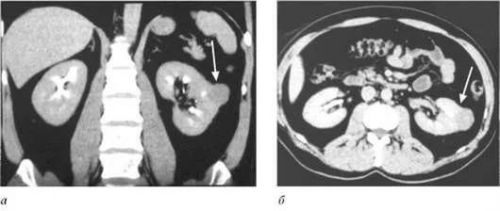
Определить стадию можно учитывая размеры опухоли и особенности прорастания
Опухоли в почечной паренхиме
Далее рассмотрены варианты наиболее распространенных опухолевых процессов.
Почечно-клеточный рак
Почечно-клеточный рак локализуется в корковом веществе, возникает из эпителия канальцев. Относится к самой частой онкологической патологии почек. Хотя наиболее подвержены болезни мужчины после 40 лет, появилась тенденция к «омоложению».
По морфологическому строению представлен шестью типами:
- светлоклеточным или гипернефромой (составляет от 60 до 85%);
- хромофильным или папиллярным (от 7 до 14%);
- хромофобным (от 4 до 10%);
- онкоцитарным (от 2 до 5%);
- клетками собирательных протоков (от 1 до 2%);
- смешанной формой.
Светлоклеточный рак самая распространенная форма, его еще именуют аденокарцинома или гипернефроидный рак почки. Отмечено стимулирующее влияние ожирения, сахарного диабета на развитие опухоли. Клинические проявления чаще незначительные, поэтому пациенты обращаются в запущенной стадии.
По степени дифференцирования опухолевую ткань делят на 5 типов. Они обозначаются буквой G. Чем больше цифра (от G1 до G4), тем менее похожи клетки опухоли на нормальные.
По частоте отдаленных метастазов при раке почки они распределяются так:
- в легкие;
- в костную ткань;
- в клетки печени;
- в головной мозг.
Метастазы, могут появиться спустя несколько лет после удаления почки с первичной опухолью.
Клинические проявления включают:
- макрогематурию (видимые примеси крови в моче);
- боли в области поясницы, возможно, в виде почечной колики, интенсивность зависит от стадии процесса;
- варикоцеле у мужчин (увеличение яичка);
- пальпируемое плотное образование в области нижнего полюса почки;
- умеренное повышение температуры тела на длительный период, редко она доходит до высоких цифр, пациента знобит;
- головные боли на фоне гипертензии;
- отсутствие аппетита;
- слабость;
- потерю веса.
Подробнее узнать о клинических проявлениях рака почки и особенностях его диагностики можно в этой статье.
Дифференциальную диагностику почечно-клеточного рака следует проводить с:
- Кистой почки – образование можно пропальпировать, оно на ощупь мягкое и эластичное, на УЗИ и компьютерной томограмме выглядит как тело со сниженной эхогенностью, но с четкими контурами. Онкологи учитывают способность рака развиваться внутри кисты. Поэтому при любых вмешательствах рекомендуется цитологическое исследование содержимого.
- Гидронефрозом – пальпируется нетвердое образование, УЗИ и экскреторная урограмма дают окончательную картину.
- Поликистозом – при пальпации определяются жесткие бугры, в диагностике помогают аппаратные способы.
- Абсцессом почки – даже при проведении УЗИ и экскреторной урографии может ошибочно расцениваться как опухоль, помогают компьютерная томография, ангиографическое исследование сосудов.
Похожая рентгенологическая и УЗИ-картина новообразования возникает при:
- лимфогранулематозе;
- неходжкинских лимфомах;
- формировании артериовенозных свищей;
- метастазах в почки рака других органов.
Особенности нефробластомы
Нефробластома или опухоль Вильмса развивается у детей в возрасте от 2 до 5 лет. Реже в других группах. У взрослых – очень редкие случаи. Одинаково часто встречаются у девочек и мальчиков. Только в 5% случаев нефробластома поражает обе почки.
Считается, что причиной являются нарушения эмбрионального развития. Среди генетических мутаций главная роль принадлежит группе генов, которые создают в почечной паренхиме предрасполагающие участки ткани. Они после рождения ребенка могут превратиться в нормальные клетки или остаются и позже перерождаются в злокачественные.
Опухоль сопутствует врожденным аномалиям мочеполовых органов:
- сращению почек;
- крипторхизму.
Иногда у ребенка одновременно наблюдается отсутствие радужной оболочки глаз.
Клинические проявления такие же, как при почечно-клеточном раке у взрослых. Гематурия встречается у каждого десятого пациента. Боли считаются нехарактерными. Возникают только при значительном разрастании опухоли в брюшину, печень, диафрагму.
Малыш хорошо себя чувствует. При осмотре обнаруживают крупную гладкую опухоль в животе. Бугристость встречается редко. Метастазирование не отличается от рака почек у взрослых. Увеличена вероятность тромбообразования на уровне почечной и нижней полой вен.
Раковые опухоли в почечной лоханке
Локализация рака в области лоханок встречается в 7-10% всех случаев опухолей почек. первичные опухоли происходят из уротелия. По гистологии злокачественные эпителиальные новообразования делятся в зависимости от типа клеток на:
- переходно-клеточный рак – встречается у почти 99% пациентов;
- плоскоклеточный рак – частота выявления от 1 до 8%;
- аденокарциному – очень редкая форма.
Важной особенностью является возможность образования сразу нескольких очагов озлокачествления (малигнизации). По этому признаку рак лоханки делится на:
- единичное новообразование;
- множественное (у 20% больных).
В классификации лоханочного поражения выделяют опухоли:
- локализованные – находятся в пределах лоханки;
- регионарные – прорастают в другие почечные структуры, околопочечные ткани и органы, лимфатические узлы;
- метастатические – распространяются в отдаленные органы.
Примером множественных злокачественных очагов в лоханке является папиллярный рак почки (до 16% от всех опухолей лоханки). Он образуется из переходного эпителия. Эта форма особенно распространена на Балканах (25%).
Особенность метастазов – распространение с мочой на мочеточники и мочевой пузырь. Канцерогенные вещества, накопившиеся в крови, сначала вызывают формирование папиллом. Впоследствии они перерождаются в папиллярный рак почки.
Более агрессивными свойствами обладают метастатические очаги. Рост начинается с уротелия, может здесь остановиться или проникнуть вглубь мышцы.
Среди симптомов рака лоханок главными служат:
- гематурия – наблюдается у 95% пациентов, из-за нее больные приходят к врачу;
- боли в пояснице – имеются у половины больных.
Такие общие симптомы, как похудание, потеря аппетита, небольшая температура возникают реже. Дизурическая симптоматика выявляется у 10% больных.
Можно ли диагностировать опухоль на УЗИ?
Воздействие ультразвука на ткани организма похоже на возврат эха. Поэтому картину на мониторе называют эхограммой. Метод позволяет диагностировать опухоль по плотности ткани. К сожалению, он дает только общую информацию о локализации, размерах, выходе за пределы капсулы. Но в дифференциальной диагностике не помогает.
Если плотность опухолевых клеток мало отличается от нормальных, то новообразование считается эхонегативным, методом УЗИ его выявить невозможно. В практике применяют для контроля за пункционной биопсией, направлением иглы.
Проблемы лечения рака почки
Лечить рак почки необходимо в ранней стадии, когда опухолевые клетки располагаются поверхностно, не врастают во внутрь органа и не дают метастазов. Метод лечения выбирается после полного обследования.
К нехирургическим способам относятся:
- криодеструкция – замораживание растущих клеток жидким азотом;
- радиочастотная абляция – использование радиоволн высокой частоты только при небольших опухолях, не связанных с сосудами;
- таргетная терапия при раке почки – назначение медикаментов прицельного действия на перерожденные ткани;
- лучевое воздействие на опухолевые клетки.
Иммунотерапия при раке почки проводится с целью активизации борьбы организма со злокачественными образованиями. Применяются α-Интерферон изолированно или в комбинации с Интерлейкином. Эффект появляется у 1/5 пациентов в виде более или менее длительной ремиссии.
Химиотерапия при раке почки потеряла свое значение. Это вызвано низкой чувствительностью почечно-клеточного рака к цитостатикам. Опухоль выделяет биологически активные вещества, снижающие воздействие лекарств. Продолжают назначать Винбластин, 5-флуороурацил в комбинации с иммунотерапией.
Лучевая терапия также малоэффективна. Не все онкологи назначают ее. Не вызывает сомнений использование метода в терапии рака почки с метастазами в головной мозг, легкие, кости.
В лечении локализованных опухолей применяется хирургический способ. Наиболее распространена операция радикальной нефрэктомии. Удаление почки при раке проводят вместе с окружающей жировой клетчаткой, региональными лимфоузлами (диафрагмальными, бифуркационными).
Если опухоль проросла в венозную систему приходится удалять часть сосудов. Такая же участь приготовлена для надпочечников при прорастании опухоли в верхний полюс.
Органосохраняющей операцией называют частичную резекцию почки с удалением опухолей небольших размеров (до 4 см). Она показана:
- при раке единственной почки;
- двухстороннем поражении почки;
- при полностью нарушенной функции второй почки.
В последние годы получили распространение оперативные техники с применением лапароскопа. Эти операции с хорошим результатом входят в лечение рака почки в Израиле.
Пациентам в запущенной стадии с метастазами удалить почку невозможно. Применяются терапевтические методы воздействия. Общая доля таких больных доходит до 30%.
Редко удаляют почку вместе с метастазами. На это идут при выраженном болевом синдроме, постоянной кровопотере. После удаления удается терапевтическими методами скоррегировать анемию, снять боли.
При лечении опухоли Вильмса у детей используют хирургические методы в комбинации с химио- и лучевой терапией. Учитываются размер и дифференциация опухоли, возраст ребенка.
При одностороннем процессе удаление почки производят через брюшинный доступ, в случае двухстороннего поражения – не удаляются, а частично резецируются обе почки.
Эту операцию проводят даже при наличии отдаленных метастазов.
Важно, что опухоль Вильмса чувствительна к лучевому воздействию. Но радиоактивное излучение нарушает развитие ребенка. Поэтому используется ограниченно только в послеоперационном периоде в случаях прогностически неблагоприятно протекающих опухолей. До операции при этом виде рака почки таргетная терапия наиболее показана.
Для химиотерапии детей используют цитостатики:
- Винкристин;
- Дактиномицин;
- Доксорубицин;
Дозировки назначаются по весу и возрасту ребенка.
Для уменьшения токсического действия препаратов используют пульс-терапию – короткие курсы больших доз. Лечение рака почки народными средствами категорически запрещено. Под воздействием применяемых препаратов значительно снижается защитная реакция организма. Отвары трав могут вызвать нежелательную реакцию.
Как питаться больному при раке почки?
Питание при раке почки должно помочь в работе оставшемуся после операции органу, но не вызывать его раздражения. Поэтому диета при раке почки строится с учетом сбалансирования по энергетическим затратам и потребностям в белке.
Не рекомендуются диетологами:
- соленья и маринады, консервы;
- копченые изделия из мяса и рыбы;
- наваристые бульоны;
- блюда из грибов;
- продукты с солью (сыр, колбасы, сосиски);
- жирные мясные и рыбные блюда, сало;
- бобовые;
- кондитерские изделия и выпечка с кремом;
- газированные напитки;
- любой алкоголь, крепкий чай и кофе.
Можно употреблять:
- отварное или запеченное мясо, супы;
- молочные продукты (творог, кефир, сметану);
- крупяные изделия;
- овощи и фрукты в достаточном объеме.
Что ожидает больного?
Прогноз при раке почки зависит от формы опухоли и стадии начала лечения:
- При раннем выявлении и полноценном лечении в первой стадии рака паренхимы возможно излечение до 90% пациентов.
- Если больной выявлен во второй стадии, длительную ремиссию ожидают у половины перенесших операцию. Отрицательно сказывается потеря до лечения более 10% массы тела.
- При адекватной терапии и наличии метастазов 5 лет живут не более 15% пациентов.
- При переходно-клеточном раке лоханки успешной лечение наблюдается у 90% пациентов.
- Если опухоль проросла вовнутрь, то удовлетворительного результата удается добиться у 15% пациентов.
- При распространении на окружающие органы и наличии метастазов положительного лечения получить пока невозможно.
- Раннее удаление опухоли Вильмса у 90% детей приводит к благополучным последствиям.
На прогноз влияет степень дифференциации злокачественных клеток. Любая симптоматика, похожая на перечисленные признаки, требует скорейшего обращения к врачу.

 Ангиомиолипома почки — опасна ли она для жизни
Ангиомиолипома почки — опасна ли она для жизни