Оглавление
Экстрофия мочевого пузыря у ребенка
Здоровый новорожденный малыш – счастье для родителей, однако порой это-го не происходит, и ребенок появляется на свет с патологиями. Согласно ста-тистике, 1 кроха на 40000-50000 младенцев рождается с заболеванием, кото-рое в классификации МКБ-10 обозначается как Q 64.1 – экстрофия мочево-го пузыря. Что же скрывается за этим названием?
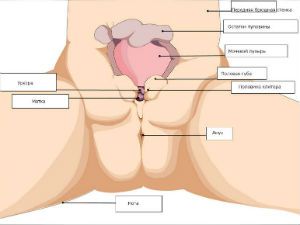
При данной врожденной патологии отсутствует передняя стенка мочево-го пузыря и часть стенки брюшины. Также у новорожденного может быть диагностирована неполная экстрофия, при которой отсутствует передняя стенка органа, однако его сфинктер и мочеиспускательный канал сохранены.
Заболевание чаще выявляется у мальчиков, и без терапии прогнозы неутеши-тельные. Лишь треть пациентов с подобным диагнозом доживают до 17-20 лет.
Почему возникает экстрофия мочевого пузыря?
Специалистам до сих пор не удалось выявить, что является конкретной причиной аномального развития, поэтому заболевание считают мульти-факториальным.
Исследования показали, что существует наследственная предрасположен-ность к ряду пороков брюшины, в том числе и к экстрофии мочевого пузыря. Помимо этого, риски возникновения аномалий возрастают на фоне воздей-ствия на плод токсинов и инфекционных возбудителей в период внутри-утробного развития, например, при приеме медикаментозных препаратов и вредных привычках будущей матери.

Курение, прием алкоголя и наркотических веществ во время беременности могут привести к внутриутробному аномальному развитию плода
Помимо этого, травмирование плода также может привести к нарушению эм-брионального развития.
Данные этапы эмбрионального развития приходятся на 4-6 недели беремен-ности, поэтому тератогенное воздействие считается более опасным в первом триместре.
Симптомы
Экстрофия мочевого пузыря у детей выявляется с самого рождения, так как болезнь имеет ряд явных признаков:
- В нижней части живота находится дефект брюшины, через который виднеется ярко-красная поверхность мочевого пузыря.
- Из устьев мочеточников, которые располагаются в нижней части пузыря, постоянно выделяется урина. Данное явление приводит к образованию опрелостей, мацерации кожных покровов в области бедер и гениталий.
- Заболевание всегда осложняется еще одним патологическим состоянием – появлением пространства между лонных костей. Размеры расхождения могут достигать 12 см. Подобная патология провоцирует наружную ротацию ног, и пациент приобретает особенную, «чаплинскую» походку.
- При экстрофии мочевого пузыря чаще всего пупочный рубец отсутствует.
- Дефект касается и расположения ануса. Он передвинут вперед к мочевому пузырю.
- Иннервация мочевого пузыря нарушается. Это приводит к нарушениям функций органа после оперативного вмешательства.
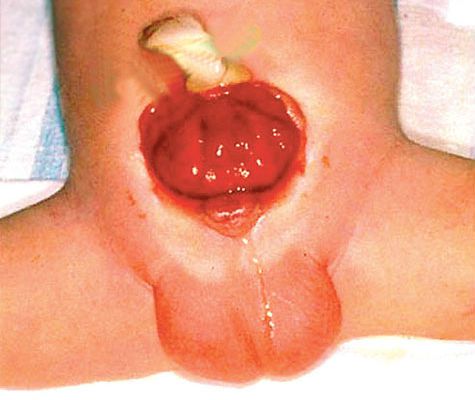
При данной патологии выступ является задней стенкой мочевого пузыря
Экстрофия относится к серьезным патологиям и нуждается в обязательном лечение, но помимо этого, состояние осложняется и другими аномалиями.
Сопровождающие аномалии развития
Так как заболевание касается мочеполовой системы, то есть ряд отличий в развитии недуга в зависимости от пола пациента.
Таблица 1: Различия в проявлении болезни у мальчиков и девочек
| Пол пациента | Патологические изменения | Сопутствующие аномалии |
| Мужской | В большинстве случаев диагностируется неполная или тотальная эписпадия – состояние, при котором стенка уретры расщеплена.
Наблюдается недоразвитие полового члена, он короткий и направляется вверх. |
Крипторхизм (одно яичко) |
| Женский | У девочек клитор расщеплен;
Уретра расщеплена или отсутствует; Обнаруживаются спаечные процессы в области половых губ; Внизу располагается вход в недоразвитое влагалище. |
Удвоенное влагалище |
Помимо этого, болезнь может сопровождаться еще рядом пороков, которые возникают вне зависимости от пола больного:
- образование с одной или двух сторон паховых грыж;
- ослабление сфинктера ануса приводит к ректальному пролапсу (прямая кишка выпадает);
- аномальное развитие сигмовидной кишки;
- одно- или двустороннее расширение мочеточника (гидроуретонефроз);
- пороки развития прямой кишки и анального отверстия;
- недоразвитые крестец и копчик;
- недоразвитие крестцового участка спинного мозга (миелодисплазия).
Практически любая патология требует хирургического вмешательства.
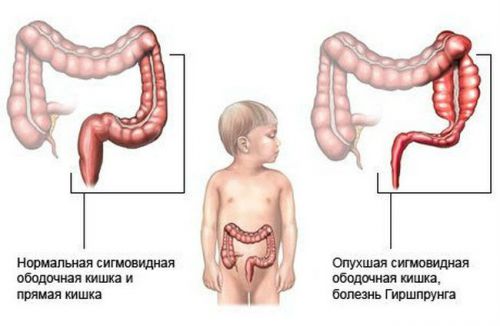
Аганглиоз (болезнь Гиршпрунга) – врожденное патологическое нарушение развития нервных окончаний, которые должны обеспечивать полноценную иннервацию толстой кишки
Классификация заболевания
Различают несколько типов патологии, исходя из степени тяжести.
I степень
- изъян в передней стенке брюшины не превышает в размере 4 см;
- расхождение лонных костей (3-4 см);
- гистологическая структура органа нарушена незначительно.
II степень
- размер дефекта брюшины составляет 4-8 см;
- расхождение лонного сочленения 4-6 см;
- строение стенок мочевого пузыря имеет выраженные нарушения.
III степень
- дефект в стенке брюшины превышает 8 см;
- диастаз лонного сочленения больше 6 см;
- гистологическое строение стенок органа значительно нарушено.
Чем сложнее аномалии развития, тем в более тяжелом состоянии находится ребенок.
Диагностика
Так как заболевание сопровождается рядом характерных симптомов, особых трудностей при установлении диагноза не возникает. Дополнительное обследование может быть назначено в подтверждении того, что патология выходит в мочевой пузырь, а не в брюшную полость. Кроме того, диагностика позволяет выяснить полную картину патологии с сопутствующими нарушениями.
Прежде всего берется анализ выделений из дефекта брюшины. Если у пациента экстрофия, то в результатах будет указано наличие мочи, а при других патологических состояниях возможно обнаружение перитонеального или серозного экссудата.
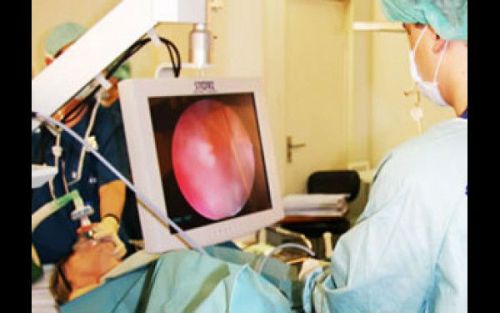
Самой информативной методикой в данном случае является цистоскопия.
Исследование позволяет выявить параметры дефекта, а также определить со-путствующие анатомические аномалии мочеточников, мочеиспускательного канала, половых органов и анального отверстия.
Кроме этого, могут назначаться следующие диагностические процедуры:
- ультразвуковое исследование (позволяет оценить состояние печени, почек, селезенки);
- компьютерная томография;
- сдача анализов, выявляющих генетические болезни.
Последнее связано с тем, что нередко экстрофия мочевого пузыря выявляется у младенцев, страдающих синдромом Дауна, Эдвардса или другим генетиче-ским недугом.
Методика лечения экстрофии
Терапия подобной патологии включает обязательное хирургическое вмешательство, направленное на устранение следующих дефектов:
- отсутствие передней части брюшной полости и мочевого пузыря;
- создание пениса, приближенного к полноценному половому органу как эстетически, так и функционально;
- обеспечение удержания мочи при сохранении функций почек.
Таким образом, всем пациентам с подобной патологией проводят операцию по пластике органа и закрывают его. Подобное вмешательство, проведенное даже у новорожденных, дает неплохие результаты.
Устранение заболевания включает несколько этапов:
- I этап – первичная коррекция аномалии, которую проводят у новорож-денного малыша.
- II этап – коррекция, осуществляемая хирургическим путем. Назначает-ся при недержании мочи.
- III этап – пластика шейки мочевого пузыря. Перед реконструкцией оценивается объем мочевого пузыря.

Коррекция включает закрытие органа и выявление периодичности недержа-ния урины с постепенным увеличением емкости мочевого пузыря
Перед операцией пациенту назначается курс антибактериального препарата, что снизит риск развития инфекции. Если заболевание осложняется образованием паховой грыжи, то грыжесечение осуществляют одновременно с пластической коррекцией. Подобный метод позволяет избежать последующего оперативного вмешательства.
Выполняя начальную пластику, хирург не проводит устранение эписпадии. В большинстве случаев дополнительные мероприятия осуществляют в годовалом возрасте. Затем следует операция по удлинению и выпрямлению полового члена.
При незначительном смещении пупочного рубца коррекция может и не назначаться. Однако если это необходимо, природный пупок удаляется, а новый располагают выше предыдущего.
Затем проникают в забрюшинное пространство и отделают пузырь от прямых тканей. Операция проводится с обязательным дренированием и фиксацией мочеточников при помощи специальных трубочек.
После того как шейка сформирована, катетер и трубочки удаляются.
Успех проведения операции зависит от множества факторов, помимо опыта и способностей хирурга. Во внимание берется размер органа, состояние его стенок.
Шансы на восстановление полноценных мочеиспускательных процессов вы-ше, если хирургическое вмешательство проводится сразу после появления малыша на свет.
Экстрофия мочевого пузыря – сложное аномальное развитие органа, которое требует оперативного вмешательства и нередко приводит в серьезным осложнениям. Поэтому женщине во время беременности важно беречь здоро-вье, свое и будущего малыша, проходить своевременные обследования и из-бегать ситуаций, способных вызвать аномалии развития плода.

 Эпицистостомия мочевого пузыря
Эпицистостомия мочевого пузыря