Оглавление
Что такое анурия
Суточное выделение мочи количественно имеет свои нормы. Отклонения указывают на патологические изменения, если они удерживаются стойко и не связаны с физиологическими факторами. Для взрослого человека при обычном питьевом режиме типично выведение в среднем 1,5 л мочи.
Увеличение этого объема называется полиурией, а уменьшение делится на олигурию (при диурезе от 50 до 500 мл) и анурию (менее 50 мл). Часто последние два признака настолько связаны и преходящи, что их называют одним термином «олигурия-анурия».
Для установления факта прекращения выделения мочи проводится определение остаточного объема с помощью установки катетера в мочевом пузыре или ультразвуковым методом (выявляется не более 30 мл).
Симптомы анурии приходится отличать от другого состояния – острой задержки мочи (ишурии), когда:
- мочевой пузырь напряжен и переполнен;
- можно пропальпировать его над лоном;
- пациент страдает от болей и постоянного желания помочиться.
Для решения вопроса что это такое за болезнь и почему она возникает мы должны разобраться в многочисленных причинах олиго-анурии.
Как относится к анурии МКБ-10?
Международная классификация, принятая во всем мире, не считает анурию отдельным заболеванием. Она относит ее к признаку, указывающему на отклонение от нормы, который подтвержден клиническими симптомами и лабораторными методами.
Код R34 входит в объединенный блок, среди симптомов патологии системы мочевыделения. Отдельно учитываются случаи анурии у женщин, осложняющие аборт и беременность или возникшие в послеродовом периоде.
Что служит причиной анурии?
Причины анурии кроются в поражении почек с нарушением фильтрационной функции или связаны с внепочечными факторами. Различают виды анурии в зависимости от отношения к почкам.
Преренальная анурия (экстраренальная)
Анурия развивается при неповрежденных почках из-за нарушенного поступления крови в клубочковый аппарат нефронов, общих водно-электролитных изменений. Такой механизм характерен для:
- шокового состояния от кровопотери и других причин;
- артериальной гипотензии;
- тромбоза или механического сдавления почечных сосудов;
- тяжелого состояния дегидратации (потери жидкости со рвотой, поносом, обильным потовыделением);
- сердечной недостаточности разной этиологии при нарастающих отеках;
- поражения печени при алкогольном циррозе;
- нейроэндокринных расстройств.
Ренальная анурия
Почечная анурия наблюдается при патологических изменениях в ткани почек. Это возможно:
- при отравлениях нефротоксическими ядами и лекарствами (этиленгликолем, хлорированными углеводами, солями тяжелых металлов, антибиотиками аминогликозидного и тетрациклинового ряда);
- закупорке почечных канальцев кристаллами из лекарств производных сульфаниламидов, мочевой кислоты;
- канальцевом некрозе, вызванном ишемией почечной паренхимы;
- остром и хроническом нефрите, осложненном почечной недостаточностью;
- мочекаменной болезни;
- поликистозе почек;
- двухстороннем нефросклерозе;
- системных васкулитах.
Ренальная анурия осложняет тяжесть:
- сепсиса;
- ожоговой болезни;
- травм и хирургических операций;
- переливания несовместимой по группе или резусу крови.
Применение в лечении разных заболеваний методов радиационного воздействия вызвало необходимость изучения негативного влияния лучевой нагрузки на почки. Появился термин «радиационный нефрит». Он характеризуется развитием симптомов острой почечной недостаточности с анурией.
Если признаки обнаруживают в срок от 3 месяцев до года после облучения, то радиационный нефрит считается острым. При проявлении клиники после полутора лет говорят о хронической форме. В изучение болезни большой вклад внес ученый С. Капур. Его работы с соавторами доказали роль реакции канальцев и сосудов клубочков на облучение. При биопсии обнаруживают тромбоз капилляров.
Постренальная анурия
Причины связаны со структурами мочевыделения, лежащими ниже почек и отвечающими за нормальный отток мочи, или соседними органами. Возможна:
- при сдавливании мочеточников или мочевого пузыря опухолью мочевого пузыря, забрюшинного пространства, большой гиперплазией предстательной железы у мужчин, воспалительным инфильтратом;
- перекрытии выходных отверстий сгустками крови при макрогематурии (травма, разрушающаяся опухоль);
- застрявшем в просвете мочеточника или шеечной части пузыря камнем.
Анурию называют экскреторной, если она спровоцирована механическим препятствием оттоку мочи
Некоторые ученые выделяют аренальную форму анурии, при которой почки совершенно не замешаны в прекращении мочевыделения. Сюда включают состояния:
- при врожденном отсутствии почки;
- вынужденном удалении органа (нефрэктомии);
- заращении выводящего отверстия уретры;
- спазме внутреннего сфинктера шейки мочевого пузыря;
- рефлекторном блокировании влияния головного мозга на регуляцию мочевыделения (наступает при сильной боли во время приступа почечной колики, погружении человека в холодную воду).
Нам кажется, что это добавление вносит путаницу в классификацию причин. Состояния вполне объяснимы классическими механизмами.
Симптомы
В зависимости от причины развитие анурии проходит постепенно через скрытую стадию, затем олигурию (например, при хроническом нефрите) или имеет бурное течение и быстро прогрессирует (при шоковом состоянии, сепсисе).
Анурия – симптом почечной недостаточности, поэтому она развивается в соответствии с фазой нарушения функций почки и компенсаторными возможностями другого органа. Любая из перечисленных выше причин в итоге нарушает фильтрацию мочи, реабсорбцию важных для организма биологических активных веществ.
Насколько длительно человек не чувствует признаков патологии зависит от особенностей каждого индивидуума, возраста, поражения одной или обеих почек. Потеря равновесия в производстве и выделении отработанных шлаков способствует нарастанию клиники эндогенного отравления организма.
При постепенном течении симптомы складываются:
- из потери аппетита;
- появления чувства жажды;
- тошноты;
- рвоты;
- запоров или поносов;
- сухости во рту.
Дальнейшее течение процесса дополняется симптомами поражения нервной системы:
- головными и мышечными болями;
- сменой состояния возбуждения и сонливости;
- бредом.
Развитие нефротического синдрома проявляется:
- стойким повышением артериального давления, кризами;
- нарастающими отеками на лице, ногах, кистях рук.
Декомпенсация сердечной недостаточности добавляет в клиническую картину:
- одышку;
- боли в области сердца;
- тахикардию и аритмию;
- усиливает периферические отеки.
Диагностика
Если у пациента имеется хроническое заболевание почек, то задача диагностики – выявить активность процесса, степень повреждения почечного аппарата. Это имеет значение для назначения лекарственных препаратов, выбора метода лечения.
При отсутствии данных о предшествующей болезни пациента приходится полностью обследовать. Случаи обращения за медицинской помощью в стадии анурии представляют собой тяжелую задачу для врача. Не все методы диагностики можно применять. Необходима срочная госпитализация в урологическое или нефрологическое отделение.
Для выяснения диагноза проводятся:
- анализы мочи на основании малого количества, выведенного катетером из мочевого пузыря с обязательной микроскопией осадка, пробы Нечипоренко, бак. посевом;
- биохимические исследования плазмы крови на креатинин, остаточный азот, белковые фракции, электролиты, щелочную фосфатазу;
- показатели системы свертывания крови;
- цистоскопия с визуальным обзором слизистой мочевого пузыря, устьев мочеточников, уретры;
- УЗИ почек и брюшной полости;
- контрастные виды диагностики почек, мочевыделительных путей, сосудов;
- по возможности – компьютерная и магниторезонансная томография, биопсия почки.
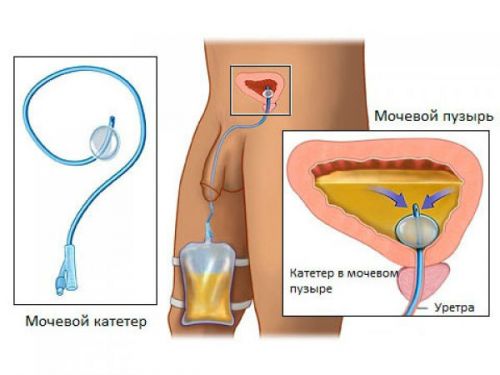
Катетеризация мочевого пузыря позволяет исключить острую задержку мочи, вывести накопившуюся жидкость и снять симптомы заболевания
Следующим шагом для пациента будет выяснение причины острой задержки и решение вопроса о консервативном или оперативном лечении. Это важно, поскольку частые приступы ишурии приводят к воспалению, блокируют вывод мочи из вышележащих путей и могут стать фактором риска истинной анурии.
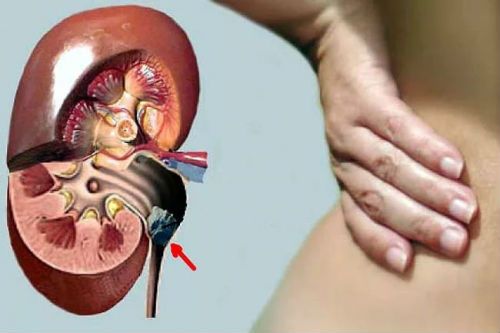
Когда возникает анурия у женщин при беременности и аборте?
Беременность сопровождается дополнительной нагрузкой на почки. Она объясняется необходимостью перерабатывать и выводить из организма не только ненужные вещества будущей матери, но и продукты жизнедеятельности плода, поступающие через плаценту.
Но гормон прогестерон снижает тонус мочевого пузыря. Это в третьем триместре приводит к опасности инфицирования и распространения воспаления на почечную ткань. Кроме того, усиливается давление со стороны матки, значит создаются условия для застоя мочи. Таким путем у женщины может возникнуть пиелонефрит с гипертонией.
К сожалению, принимая решение о проведении аборта, женщина не учитывает риск осложнений. Мы не будем обсуждать желание или нежелание иметь детей, остановимся только на связи последствий аборта с анурией.
Любой аборт сопровождается риском воспаления половых органов с распространением на весь организм (сепсисом), перитонитом. Акушеры-гинекологи дают статистические данные по развитию эндометрита у 5% женщин, гнойного воспаления придатков – у 3%. Наиболее травматичным считается хирургический аборт, наименее – вакуум-аспирация и медикаментозное прерывание беременности.
Сепсис и внутреннее кровотечение – два фактора, усиливающих друг друга в негативном влиянии на почки. Одновременно падает кровоток, сужаются сосуды в клубочках и появляется воспалительный отек тканей. В кровь, а значит и в почки, поступают возбудители инфекции.
В условиях ослабления организма они быстро могут вызвать острый нефрит с недостаточностью почки. Постепенное прекращение мочевыделения прогрессирует на фоне ухудшения общего состояния пациентки. Полная анурия указывает на отказ почки. Даже в случае успешного лечения у женщины остается высокий риск остаточной инфекции и хронизации очагов, что неизвестно как себя поведет впоследствии.
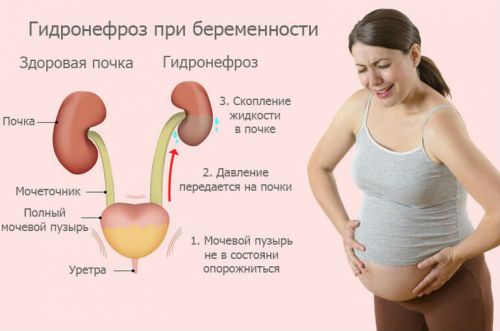
При беременности у женщин с патологией почек может развиться гидронефроз, его патогенез изображен на картинке
Лечение
О первой помощи при анурии не может быть и речи. Лучшее, что может сделать близкий человек – это узнать, как давно не мочился пациент и быстрее доставить больного в урологическое отделение или вызвать «Скорую помощь». Без медицинского образования выявить такой сложный симптом невозможно.
При выявлении ренальной формы анурии и отсутствии необходимости в наблюдении и хирургическом вмешательстве больного могут перевести в терапию или специализированное нефрологическое отделение. Лечение анурии зависит от вызвавшей ее причины.
При шоковом состоянии – проводятся все необходимые противошоковые мероприятия:
- переливание Реополиглюкина, при необходимости плазмы и эритроцитарной массы;
- кортикостероиды используются в большой дозе;
- введение симптоматических стимулирующих средств;
- поддержание кислотно-щелочного равновесия.
Отравление нефротоксическими ядами требует:
- промывания желудка;
- дезинтоксикации;
- введения щелочных растворов;
- по показаниям – гемодиализа.
Лечение хронической почечной недостаточности проводится в зависимости от концентрации креатинина в крови и скорости клубочковой фильтрации:
- назначается безбелковая диета;
- внутривенно вводится Маннитол для восстановления фильтрации;
- анаболические стероиды позволяют снизить концентрацию азотистых шлаков;
- ощелачивание крови достигается с помощью введения бикарбоната натрия;
- осторожно назначают антибиотики для предотвращения инфицирования.
При отсутствии результатов от консервативных методов лечения применяют гемодиализ. В случаях анурии экстраренального происхождения основным способом является лечение главной хронической патологии. Постренальная анурия обычно требует хирургического вмешательства.
Важно, что при отсутствии необходимого лечения заболевания, вызвавшего анурию, у пациента появляются симптомы осложнений в виде:
- нарастания признаков недостаточности кровообращения;
- аритмий, вызванных нарушенным составом электролитов крови;
- стойкой гипертензии;
- перикардита;
- неврологических нарушений (сонливость, параличи, судороги);
- непроходимости кишечника.
Анурию нельзя лечить народными средствами. Отказ от профессиональной помощи приведет к смерти пациента от уремической комы. С целью предупреждения анурии и других нарушений мочевыделения необходимо придерживаться здоровой диеты, ограничивать острую и соленую пищу, проверять анализ мочи. Любые симптомы, указывающие на малое выделение мочи, должны немедленно приводить пациента к врачу.

 Симптомы отказа почек у человека
Симптомы отказа почек у человека