Оглавление
- 1 Что такое уремия
- 2 Какие вещества приводят к катастрофе?
- 3 Механизмы самоотравления организма
- 4 Какие причины вызывают острую уремию?
- 5 Особенности развития хронической уремии
- 6 Какими симптомами проявляется уремия?
- 7 Диагностические критерии уремии
- 8 Чем можно помочь больному?
- 9 Как ухаживать за больным с уремией в домашних условиях?
Что такое уремия
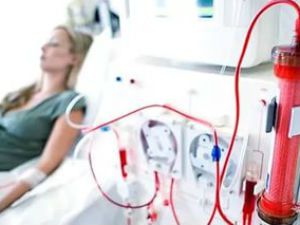
Согласно латинской терминологии, принятой в медицине, «уремия» – это не болезнь, а клинический синдром, который развивается при полном «отказе» функции почек, накоплении в крови шлаковых веществ и отравлении собственного организма.
Некоторые авторы приравнивают его к почечной недостаточности, но это не совсем правильно. Поскольку острая и хроническая почечная недостаточность имеют стадии течения, а истинная уремия проявляется в финале болезни.
Какие вещества приводят к катастрофе?
В результате биологических процессов жизнеобеспечения в крови появляются ненужные шлаковые вещества. Большинство из них имеют белковую природу, поскольку происходят из распадающихся старых клеток, отмирающих тканей.
К азотистым органическим соединениям относятся:
- мочевина;
- аммиак;
- гуанидины;
- цианат;
- аминокислоты;
- креатинин;
- мочевая кислота;
- глобулины;
- глюкопротеины;
- амины;
- производные пиридина;
- индол;
- маннитол;
- фенолы.
Кроме того, в «комплект» шлаковых веществ входят:
- ацетон;
- кислота глюкуроновая;
- кислота щавелевая;
- липохромы;
- некоторые гормоны;
- циклический аденозинмонофосфат;
- ненужные ферменты и пигменты.
Развитие уремии вызывается токсическим действием этих веществ на клетки головного мозга, миокарда, печени.
Механизмы самоотравления организма
В клетках основных жизненно важных органов:
- прекращаются все виды метаболизма;
- приходит в расстройство водно-солевой и кислотно-щелочной обмены;
- не контролируется осмотическое давление;
- происходят вторичные гормональные нарушения;
- нарастает дистрофия.
Происходящее ведет к нарушению функций всех органов и систем жизнеобеспечения человека. Клиническое течение можно назвать самоотравлением организма.
Какие причины вызывают острую уремию?
Причины, приводящие к уремии, могут возникнуть внезапно или действовать постепенно. Поэтому принято деление на 2 вида.
Острая уремия – чаще возникает в связи с нарушением почечного кровотока при:
- шоковых состояниях;
- массивном гемолизе эритроцитов;
- поступлении в кровь продуктов раздавливания мышечных тканей (синдром длительного сдавления);
- выраженной аллергической реакции с разрушением своих клеток аутоантителами.
Шок вызывается:
- тяжелой интоксикацией при инфекционных заболеваниях;
- значительной кровопотерей и обезвоживанием;
- отравлением ядовитыми веществами и токсинами.
Уровень поражения определяется как:
- преренальный (экстраренальный) – независимый от почек, связан с патологией других органов;
- ренальный – главную роль играет фильтрационный механизм почек;
- постренальный – вызывается внезапной непроходимостью нижележащих мочевыделительных путей, в лоханках скапливается большой объем мочи, паренхиматозная ткань растягивается и истончается, отмечается исчезновение нефронов вплоть до полной потери функции органа.
По Международной классификации МКБ-10 уремическое состояние регистрируется в двух рубриках:
- как последствие заболеваний почек (острая или хроническая почечная недостаточность) с кодом N17–19;
- в случаях экстраренальной патологии – в разделе R.
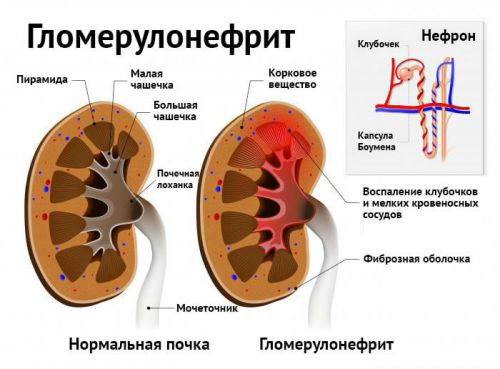
На ренальном уровне уремия развивается при:
- остром гломерулонефрите;
- интерстициальном нефрите;
- пиелонефрите;
- отравлениях нефротоксическим ядом;
- тромбоэмболии почечной артерии.
Особенности развития хронической уремии
Хроническая уремия – вызывается длительно текущими заболеваниями:
- амилоидозом;
- гломерулонефритом;
- пиелонефритом;
- поликистозом;
- сахарным диабетом;
- аденомой предстательной железы;
- почечнокаменной болезнью.
Морфологической основой хронической уремии является нефросклероз или замещение почечной ткани рубцами с потерей нефронов. Главные заболевания, приводящие к этому исходу, считаются:
- хронический гломерулонефрит;
- диабетическая нефропатия;
- мочекаменная болезнь.
Функционирование почек нарушается постепенно. Такое течение дает больше шансов пациенту на выбор лечения. Развивается хроническая форма почечной недостаточности. Часть ткани заменяется на рубцовую, нефроны погибают.
К ним относятся гемодинамические и метаболические факторы.
- Гемодинамические – связаны с кровообращением внутри почечных клубочков. Их количество уже уменьшено, в оставшихся растет внутрикапиллярное давление. Оно вызывает повышенное выделение белка в мочу, активацию цитокинов и накопление внеклеточных веществ.
- Метаболические нарушения – за счет имеющих повышенный уровень в крови жиров, кальция, фосфатов, глюкозы, мочевой кислоты происходит отложение низкоплотных липопротеидов в почечной ткани, разрастание паренхимы, в итоге прогрессирует нефросклероз.
После периода скрытого течения сначала все изменения компенсируются здоровыми тканями. Затем наступает декомпенсация. Конечной стадией почечной недостаточности является азотемическая, которая сопровождается всеми признаками нарушенного метаболизма и поражения органов.
Какими симптомами проявляется уремия?
По аналогии с хронической почечной недостаточностью некоторые авторы считают возможным выделять в уремии три стадии:
- латентную (скрытое течение), симптомы только основного заболевания;
- азотемическую или ретенционную – подтверждается лабораторно и выраженными клиническими признаками;
- уремическую или терминальную – при крайней степени выраженности симптоматики и прекращении фильтрационной деятельности почек.
Начальные симптомы уремии проявляются постепенно. Больного беспокоят:
- головные боли;
- тошнота;
- бессонница;
- жажда;
- сухость кожи с болезненными трещинами;
- потеря аппетита.
Окружающие замечают нарушение памяти и безразличие к обстановке. При измерении температуры тела показатель обычно низкий (35 градусов). Иногда отмечаются произвольные подергивания в мышцах.
Симптомы выраженной уремии
Дальнейшее течение показывает при уремическом состоянии поражение токсинами внутренних органов:
- нервная система реагирует заторможенностью, периодическими галлюцинациями, судорогами, нарушениями речи;
- со стороны желудочно-кишечного тракта – из-за выделения азотистых шлаков через слизистые оболочки, чрезмерного раздражения возникает уремический гастрит, энтероколит, появляется частая рвота, понос;
- действие на верхние дыхательные пути и плевральные листки способствует проявлениям ларингита, трахеита, скоплению жидкости в плевральной полости, пациент страдает от постоянного лающего кашля, голос становится сиплым, появляется одышка, боли в грудной клетке при дыхании;
- накопление и выделение шлаков через слюнные железы приводит к выраженному стоматиту, на слизистой рта появляются болезненные язвы, десны отекают и кровоточат, язык сухой, изо рта распространяется запах мочи;
- нарушение работы печени выражается в снижении свертываемости и кровоточивости, кроме того, интоксикация костномозговых клеток выражается в подавлении кроветворения, появляется анемия, значительно снижается количество тромбоцитов в крови;
- в связи с воздействием на глазной нерв значительно ослабляется зрение, до полной слепоты, зрачки становятся узкими, не реагируют на свет.
Проявления финальной стадии заболевания
Терминальная стадия сопровождается:
- заторможенным состоянием, переходящим в полную кому, человек не реагирует на внешние раздражители из-за гибели нервных клеток мозга;
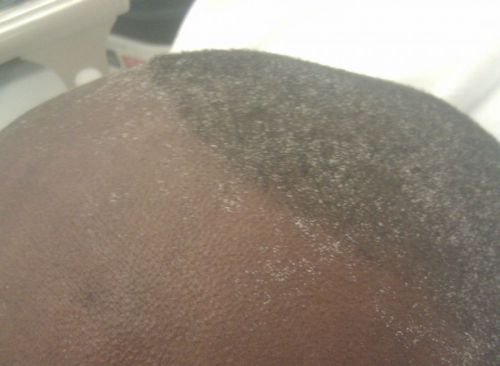
- азотистые вещества выделяются через кожу, поэтому на кожных покровах (на носу, подбородке) замечают мелкий белый порошок, состоящий из кристаллической мочевины, его именуют «уремическим инеем»;
- резко ослабевает мышца сердца, между листками сердечной сумки скапливается жидкость и шлаковые вещества, откладываются соли, свидетельством перикардита является типичный шум трения, прослушиваемый над областью сердца, его называют «похоронным звоном»;
- поражение дыхательного и сосудистого центров продолговатого мозга выражается в редком шумном дыхании (тип Куссмауля), иногда в виде Чейн-Стокса, артериальное давление падает.
Исходом уремической комы является неминуемая смерть больного.
При острой уремии приведенная симптоматика развивается быстрыми темпами, летальный исход наступает спустя несколько дней или недель. Если развивается хроническая форма, то состояние растягивается на годы, длительное время пациенты не ощущают признаков уремии.
Диагностические критерии уремии
До настоящего времени остается неизвестным какие конкретные вещества из перечня шлаков вызывают интоксикацию. Среди них подозреваются главными виновниками:
- аминокислоты;
- гормоны;
- нуклеотиды;
- полипептиды.
Исследователи пытаются разделить молекулярное строение и найти основные токсические компоненты. Однако в клинической практике удобнее всего проводить биохимическое исследование с определением азотсодержащих веществ (остаточного азота, мочевины, креатинина, мочевой кислоты, индикана), поскольку их нормы известны врачам.
Уровень мочевины в крови при хорошей фильтрационной способности держится в пределах 2,5-8,3 ммоль/л. Она, в отличие от других шлаков (аммиака, цианата, ацетона, фенолов), не обладает токсичностью. Легко проникает сквозь все барьеры, тянет за собой воду, вызывает «раздувание» клеток и потерю работоспособности.
В диагностике важно заметить не только общее количество изменения азотистых веществ, но и их структуру или процентное соотношение. Так, если при полном здоровье мочевина составляет половину всех азотистых веществ, то при уремии ее уровень доходит до 80–90%.
Такой показатель, как креатинин больше зависит от мышечной массы человека. Он колеблется в норме от 53 до 115 мкмоль/л, у женщин несколько меньше, чем у мужчин. Его изучают вместе с общим белком, другими азотистыми веществами крови.
Классификация советских урологов Н. А. Лопаткина и И. Н. Кучинского, предлагает выделять в течении терминальной стадии четыре периода. Они определяются по азотсодержащим веществам, электролитным изменениям, скорости клубочковой фильтрации мочи, клиническим симптомам.
I стадия – фильтрация снижается до 10–14 мл/мин (нормальный показатель 90-130) а уровень мочевины в моче значительно падает, но общий диурез держится в пределах литра.
IIа – падает выделение мочи до олигурии, в крови повышается остаточный азот, появляется сдвиг кислотно-щелочного равновесия в сторону ацидоза, изменения сердечной мышцы, печени и других органов пока обратимы.
IIб – в дополнении к IIа проявляются выраженные признаки поражения внутренних органов.
III– характеризуется нарастающей интоксикацией, ростом креатинина до 2,0 ммоль/л, мочевины — до 66 ммоль/л и выше, содержания калия – более 7 ммоль/л. Клинически определяется декомпенсация сердца, нарушение функции печени из-за дистрофии клеток. Избавиться или уменьшить интоксикацию даже с помощью гемодиализа практически не удается.
IV – проявляется выраженная клиническая картина, значительно растет содержание в крови азотистых веществ, содержание белка резко снижено, особенно альбумина. Нарушена деятельность всех органов и систем.
При неясной этиологии коматозного состояния проводится дифференциальная диагностика уремии с диабетической комой, надпочечниковой недостаточностью.
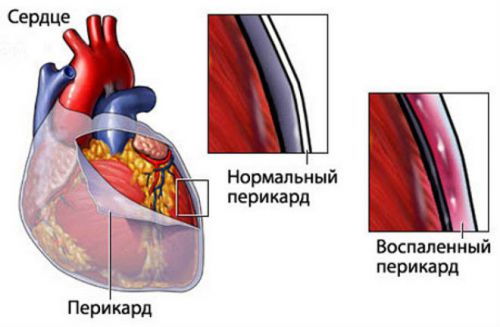
При уремии на листках перикарда и сердечной сумки откладывается мочевина, характерный шум имеет диагностическое значение
Чем можно помочь больному?
Терапия пациентов проводится в стационаре. Диета представляет вариант стола №7 с ограничением соли, белка, назначением молочных продуктов, протертых фруктов.
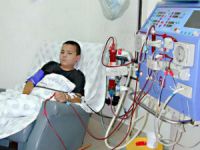
Лечение уремии невозможно без гемодиализа. Метод обеспечивает замещение работы почек. Его назначают при:
- значениях креатинина более 700 мкмоль/л;
- гиперкалиемии.
Имитация работы почечной мембраны достигается составом диализирующей жидкости и наличием фильтра, задерживающего токсины, азотистые шлаки. Работа аппарата контролируется по биохимическим показателям, электролитному составу крови.
Этиологическое лечение (направленное на главную причину) возможно на начальных стадиях болезни. Имеет значение противовоспалительная терапия, применение иммунодепрессантов, антикоагулянтов при нефритах. Возможны оперативные пособия для улучшения отхождения мочи, если выявлена закупорка на каком-то уровне. Например, при беременности устанавливают стент в мочеточник.
Для поддержки водно-электролитного баланса и борьбы с ацидозом проводят вливание небольших объемов щелочных растворов, Гемодеза, Реополиглюкина с учетом компенсации сердечной деятельности.
Прогрессирующая уремия даже с применением гемодиализа позволяет только продлить жизнь больному, но не излечить основное заболевание. Остается только один путь – трансплантация почки. Проблема решается сложно, затягивается подбор донора, возможна тканевая несовместимость, несмотря на успешную операцию.
Как ухаживать за больным с уремией в домашних условиях?
Учитывая неблагоприятный прогноз, часто родственники предпочитают самостоятельно ухаживать за больным.
Уход за пациентом с уремией предполагает много терпения со стороны близких людей. Больному необходимы:
- ежедневные гигиенические ванны, для очищения кожи от выделенных токсинов и предупреждения нагноений;
- частая смена постельного белья;
- обтирание лица по несколько раз в день тампоном, смоченным раствором соды, для удаления кристаллических солей мочевой кислоты;
- если пациент в сознании, то рекомендуются промывания желудка с помощью резинового зонда или путем выпивания литра воды и последующего надавливания на корень языка;
- полоскание рта теплым отваром ромашки, содовым раствором при стоматите;
- очистительные клизмы с раствором бикарбоната натрия;
- кормление протертыми блюдами из молочных каш, овощей, фруктов.
Уремия – несмотря на многочисленные исследования в этой области, пока недоступная область терапии. Разработка новых аппаратов для гемодиализа позволяет надеяться на обеспечение более длительной выживаемости пациентов.


 Лабораторные показатели для экстренного гемодиализа
Лабораторные показатели для экстренного гемодиализа
